Мрт очаги повышенного мр сигнала

Если мне нужно сделать фотографию, я достаю из кармана мобильник, выбираю фотоприложение, навожу объектив на понравившийся объект и… щёлк! В 99% случаев я получаю снимок, который сносно отображает необходимый фрагмент реальности.
А ведь ещё несколько десятилетий назад фотографы вручную выставляли выдержку и диафрагму, выбирали фотоплёнку, устраивали проявочную лабораторию в ванной комнате. А снимки получались… ну, такие себе.
Магнитно резонансная томография — потрясающая методика. Для врача, который осознанно управляет параметрами сканирования, она предоставляет огромные возможности в визуализации тканей человеческого организма и патологических процессов.
В зависимости от настроек, одни и те же ткани могут совершенно по разному выглядеть на МР томограммах. Для относительной простоты интерпретации существует несколько более-менее стандартных «режимов» сканирования. Это сделано для того, чтобы МРТ, из категории методик, которыми владеют только одиночки-энтузиасты, пришла в широкую медицинскую практику. Как методика фотографии, которая упростилась настолько, что не только стала доступна каждому, но и порядком успела многим надоесть 😉
Здесь я расскажу о нескольких наиболее часто использующихся режимах сканирования. Поехали!
Т1 ВИ (читается «тэ один вэ и») — режим сканирования, который используется всегда и везде. Свободная безбелковая жидкость (например ликвор в желудочках мозга) на таких изображениях выглядит тёмной, мягкие ткани имеют различные по яркости оттенки серого, а вот жир ярок настолько, что кажется белым. Также на Т1 ВИ очень яркими выглядят парамагнитные контрастные вещества, что и позволяет использовать их для визуализации различных патологических процессов.
Слева — Т1 ВИ, а справа — Т1 ВИ после введения контраста. Опухоль накопила парамагнитный контраст. Просто и красиво!
А ещё на Т1 яркой будет выглядеть гематома на определённых стадиях деградации гемаглобина.
В МРТ «яркий» обозначается термином «гиперинтенсивный»,а «тёмный» — термином «гипоинтенсивный».
Т2 ВИ (читается «тэ два вэ и») — также используется повсеместно. Этот режим наиболее чувствителен к регистрации патологических процессов. Это значит, что большинство патологических очагов, например в головном мозге, будут гиперинтенсивными на Т2 ВИ. А вот определение какой именно патологический процесс мы видим требует применения других режимов сканирования. Помимо патологических процессов и тканей, яркой на Т2 будет свободная жидкость (тот же ликвор в желудочках).
Т2 ВИ — классика в визуализации головного мозга. И вообще, любимая картинка всех МРТшников.
Аббревиатура «ВИ» расшифровывается как «взвешенные изображения». Но боюсь, мне не удастся объяснить смысл этого заклинания без углубления в физику метода.
Pd ВИ (читается «пэ дэ вэ и») — изображения взвешенные по протонной плотности. Что-то среднее между Т1 и Т2 ВИ. Применяется достаточно редко, в связи с появлением более прогрессивных режимов сканирования. Контрастность между разными тканями и жидкостями на таких изображениях довольно низкая. Однако, при исследовании суставов этот режим продолжает пользоваться популярностью, особенно в комплексе с жироподавлением, о котором разговор отдельный.
Слева — Pd ВИ, справа — Т2 ВИ. Одному мне понятно, почему Pd теперь редко используют ?
Словосочетание «режим сканирования» конечно можно использовать, но правильнее использовать словосочетание «импульсная последовательность». Речь про набор радиочастотных и градиентных импульсов, которые используются во время сканирования.
FLAIR (произносится как «флаир» или «флэир») — это Т2 ВИ с ослаблением сигнала от свободной жидкости, например, спинномозговой жидкости. Очень полезная импульсная последовательность, применяется в основном при сканировании головного мозга. На таких изображениях многие патологические очаги видны лучше чем на Т2 ВИ, особенно если они прилежат к пространствам, которые содержат ликвор.
Здесь FLAIR — крайняя картинка справа. Именно на ней лучше всего видны патологические очаги, которые прилежат к желудочкам мозга и субарахноидальному пространству.
Это режимы сканирования или импульсные последовательности, которые наиболее часто используются в ежедневной практике. Но есть ещё много других, которые применяются реже и дают более специфическую информацию.
P.S. Если вам интересно узнать, что такое жиродав и каим он бывает — обязательно поставьте лайк статье, подпишитесь на мой канал в ЯндексДзен или в telegram — так я буду знать, что вы требуете продолжения 😉
Получая на руки снимки после МРТ головного мозга, пациент рассматривает их, несмотря на то, что у него нет специальных знаний для расшифровки результатов обследования. Но даже ему становится понятно, что есть какие-то патологии, если он видит точки или пятна белого цвета, резко выделяющиеся на общем фоне. Выясним, какие могут быть причины белых пятен на МРТ снимках головного мозга.

Периваскулярные пространства Вирхова-Робина
Периваскулярными пространствами называют жидкость, скапливающуюся вдоль кровеносных сосудов, питающих головной мозг. Другое их название – криблюры. Они есть у каждого человека, но обычно они маленькие и не визуализируются на снимках исследуемого органа.
При нарушении мозгового кровообращения криблюры расширяются. Поскольку они заполнены ликвором –спинно-мозговой жидкостью. В них содержится большое количество атомов водорода. И в этой области сигнал отклика будет высокой интенсивности, что видно на снимках как пятно белого цвета.

Расширенные периваскулярные пространства выявляются у многих пациентов. Чаще всего они неопасны. Точно определить, опасны ли криблюры в частных случаях, сможет невролог.

Демиелинизирующие патологии
Демиелинизация – это патологический процесс, поражающий миелиновую оболочку нервных волокон. Характер повреждений зависит от их причины. Она может быть:
- Врожденной (наследственная предрасположенность к болезни).
- Приобретенной (демиелинизация развивается в результате воспалительных процессов в головном мозге).
Вот при каких заболеваниях видны демиелинизирующие очаги в головном мозге на МРТ:
- Миелинопатия;
- Лейкоэнцефалопатия;
- Рассеянный склероз.
Обычно, демиелинизирующие очаги выглядят как множественные белые точки. Пациент может воспринять их за криблюры, потому что они похожи. Отличить их друг от друга может только специалист по степени выраженности и локализации повышенного сигнала.

Глиоз в мозговом веществе
Глиозом головного мозга называют процесс замещения нейронов глиальными клетками. Это не самостоятельное заболевание, а следствие других болезней.
Патология в виде очагов глиоза на МРТ обычно обнаруживается при следующих заболеваниях:
- Энцефалит;
- Эпилепсия;
- Гипоксия мозговых структур;
- Долго не проходящая гипертония;
- Дисциркуляторная энцефалопатия;
- Туберкулезный и рассеянный склероз.
Глиальные клетки выполняют работу, которую должны были выполнять погибшие нейроны. Именно благодаря им восстанавливаются функции нервной системы после перенесенных травм. Единичные мелкие очаги можно обнаружить только на МРТ. Обычно при этом нет никаких других симптомов. Если же основная болезнь продолжает убивать нейроны, вырисовывается клиническая картина, а на МР-снимках видны уже множественные патологические очаги головного мозга.
МРТ помогает выявить наличие глиоза, но в большинстве случаев не говорит, чем изменения были вызваны. Особенно трудна дифференциальная диагностика дисциркуляторной энцефалопатии с рассеянным склерозом. Для расшифровки результатов понадобится помощь как минимум двух специалистов с большим опытом: невролога и нейрорадиолога.

Отеки мозгового вещества
Белые пятна на МРТ могут свидетельствовать об отеках мозговой ткани. Они развиваются на фоне:
- опухолей;
- травм;
- ишемии;
- воспаления;
- кровоизлияния.
На начальной стадии заболеваний с помощью МРТ обнаруживаются признаки перифокального отека в виде светлых пятен в зоне пораженного участка органа. Если не восстановить нормальное кровообращение, то развивается генерализированный отек. Головной мозг набухает. На МРТ это видно по смазанной картине, на которой не просматриваются структуры органа, так как все они подают томографу сигнал высокой интенсивности.

Очаги болезни Альцгеймера
С помощью МРТ можно диагностировать и следить за течением болезни Альцгеймера. Очаговые образования при этом заболевании окрашиваются не в белый, а в почти черный цвет. Это связано с атрофическими процессами, происходящими в органе, который начинает уменьшаться в размерах.
Пораженные области плохо откликаются на посылаемый им радиосигнал, поэтому их называют участками с низкой интенсивностью сигнала. Особенно хорошо визуализируется дистрофия задних отделов головного мозга.

Магнитно-резонансная томография выявляет структурные нарушения головного мозга. Поэтому данный метод исследования полезен при диагностике заболеваний, вызывающих изменения в структуре органа и пронизывающих его кровеносных сосудов. Отличить снимок здорового головного мозга от снимка с патологическими очагами может любой человек. Но поставить диагноз сможет только врач после длительного изучения результатов МРТ.
Разрушение структур ЦНС бывает очаговым и диссеминированным, то есть имеющим множественные зоны повреждения. Определить, как идет процесс, позволяет МРТ (магнитно-резонансная томография). С помощью нее врач-диагност визуально (по снимкам) оценивает состояние нервной ткани.
Очаговое поражение головного мозга – что это такое и как оно проявляет себя? В первую очередь – это симптом патологии, из-за которой на одном из участков органа происходит нарушение работоспособности соответствующих структур, о чем сигнализирует появление неврологических отклонений.
Типы
Снимки МРТ позволяют выявить все патологии, которые затрагивают ткани головного мозга. Зоны поражения определяю по изменению окраски, эхогенности отдельных участков коры или других структур органа. С помощью полученных данных специалисты измеряют площадь разрушенного участка, а также прогнозируют процесс развития патологии.
Очаговое поражение головного мозга может быть следствием:
- Демиелинизации;
- Наличия новообразований;
- Отека тканей;
- Нарушения кровообращения;
- Глиоза (замещение функциональных клеток глиальной тканью).
Проявления патологии зависят от места расположения очага поражения. Поэтому МРТ-диагностика считается самым информативным методом выявления заболеваний ЦНС.
По характеру расположения очаги поражения головного мозга бывают:
- Юкстакортикальные;
- Перивентрикулярные;
- Лакунарные.
Юкстакортикальные очаги поражения нервной ткани характерны для рассеянного склероза. В этом случае они располагаются максимально близко к коре головного мозга. При описании МРТ-картины специалисты рекомендуют употреблять именно это определение, так как термин «подкорковые» не может передать полностью характер распространения патологии – он описывает любые изменения в белом веществе вплоть до желудочков.
Перивентрикулярное расположение очагов разрушения диагностируется при гипоксически-ишемическом поражении вещества мозга. В этом случае они располагаются вблизи желудочков.
Лакунарные очаги поражения являются следствием повреждения глубинных артерий. Они располагаются в толще белого вещества вдоль кровеносных сосудов. Обычно их диаметр варьируется в пределах 1–20 мм.
Демиелинезация
Характеризуется наличием областей разрушения миелиновой оболочки нервных волокон. Из-за этого на участке головного мозга нарушается передача нервных импульсов между нейронами, что негативно сказывается на работоспособности ЦНС.
Разрушение тканей по этому типу наблюдаются при рассеянном склерозе, мультифокальной лейкоэнцефалопатии, болезни Марбурга, остром диссимулирующем энцефаломиелите, болезни Девика.
При этих заболеваниях Мрт-картина идентична: на снимках хорошо визуализируются единичные или множественные белые пятна, которые располагаются в одном или нескольких отделах мозга. Размер областей зависит от степени заболевания, что подтверждается наличием и силой неврологических отклонений.
Пространства Вирхова-Робина
На данный момент единого представления о периваскулярных пространствах нет. Некоторые ученые считают, что они окружают только артерии, а другие – все крупные кровеносные сосуды, пронизывающие головной мозг. Одни описывают их, как пространство, которое располагается между стенкой сосуда и нервной тканью, другие – как естественное продолжение подпаутинной и мягкой мозговой оболочки.
Первикулярные пространства выполняют сразу несколько функций:
- Участвуют в циркуляции ликвора;
- В них происходит обмен веществ между ликвором и тканями мозга;
- Являются частью гематоэнцефалического барьера;
- Содержат иммунокомпетентные клетки, то есть с помощью них происходит иммунорегуляция в тканях органа.
Периваскулярные пространства занимают небольшой объем, поэтому у здорового человека на МРТ-снимке их не видно.
При опасных состояниях, например, перед инсультом, у заболевшего повышается ВЧД за счет увеличения объема спинномозговой жидкости. Это ведет к расширению полости между сосудами мозга и нервной тканью. Вместе с этим процессом повышается эхогенность участка, что на Мрт-снимке проявляется в виде возникновения белого пятна.
Очаги болезни Альцгеймера
Заболевание характеризуется потерей нейронов и снижением числа синаптических связей между ними. Это ведет к уменьшению толщины серого вещества и выраженной атрофии пораженных участков.
На МРТ-снимках появляются темные пятна, которые свидетельствуют о некрозе клеток головного мозга. Точный диагноз ставится по итогу нескольких обследований, то есть в динамике.
Отек мозгового вещества
Характеризуется накоплением жидкости в клетках головного и межклеточном пространстве. За счет этого увеличивается объема органа и повышается внутричерепное давление.
В зоне поражения на МРТ-снимке присутствует светлое пятно, которое по мере усугубления процесса увеличивается и постепенно охватывает весь орган.
Очаги глиоза
Появляются в результате замещения функциональных структур головного мозга на соединительную ткань. Являются следствием дегенеративных процессов в ЦНС – недостатка кислорода, энцефалопатии, рассеянного склероза, энцефалита.
Причины
О том, какие очаги в головном мозге на МРТ при каких заболеваниях выявлены может рассказать только врач. И поэтому, необходимо проведение диагностики и получения данных после исследования.
Очаги поражения нервной ткани в головном мозге присутствуют на МРТ-снимках при следующих заболеваниях:
- Атеросклероз;
- Ангиопатия;
- Гипертония;
- Рассеянный склероз;
- Васкулит;
- Болезнь Бенье;
- Нейросифилис, клещевой боррелиоз;
- Прогрессирующая мультифокальная лейконцефалопатия;
- Рассеянный энцефаломиелит.
Их наличие может быть следствием отравления угарным газом, ЧМТ, ее осложнений, контузии.
У маленьких детей хромосомный сбой, гипоксия, неправильный образ жизни беременной также могут спровоцировать появление множественных очагов поражения головного мозга.
Симптомы
Патологии ЦНС, которые характеризуются наличием очагов поражения, проявляют комплекс схожих симптомов:
- Цефалгия, или головная боль. Отмечается в большинстве случаев, носит постоянный характер и усиливается по мере усугубления заболевания.
- Быстрая утомляемость, заторможенность, ухудшение концентрации внимания, снижение памяти, интеллекта.
- Отсутствие эмоций, апатия. Заболевшего перестают радовать прежние источники удовольствия, постепенно теряется интерес к жизни.
- Нарушаются процессы «сон-бодрствование».
- При наличии очагов возбуждения отмечаются эпилептические припадки.
В зависимости от места расположения патологического участка у пациента могут наблюдаться:
- Отсутствие самоконтроля и самокритики (при разрушении лобной части больших полушарий);
- Нарушение социальных норм (очаги располагаются в толще органа);
- Появляется раздражительность, злость, поведение выходит за рамки нормального: больной ведет себя вызывающе, странно, импульсивно.
По мере усугубления заболевания проявления поражения структур ЦНС усиливаются.
Диагностика
Обнаружить очаги поражения вещества головного мозга позволяет МРТ-диагностика. В процессе ее проведения врач-диагност получает серию снимков послойного изображения структур органа, по которым впоследствии ставится диагноз.
Также с ее помощью можно выявить причину произошедших изменений:
- Если единичный очаг поражения располагается в правой лобной доле, то это указывает на хроническое повышение артериального давления или на перенесенный ранее гипертонический криз.
- Наличие мелких диффузных изменений в коре свидетельствует о развитии заболеваний сосудистого генеза.
- Если очаги демиелинизации находятся в теменной зоне полушарий, то это означает, что у заболевшего нарушено кровообращение в позвоночных артериях.
- При болезни Альцгеймера или болезни Пика на снимках отмечается наличие множества черных точек. Они свидетельствуют о некрозе нервной ткани.
- Ярко-белые точки сигнализируют об остром нарушении кровоснабжения органа.
- Одиночные очаги глиоза свидетельствуют об эпилепсии, гипоксии, хронической гипертонии, родовой травме.
- Единичные субкортикальные гиподенсные очаги регистрируются после инфаркта и ишемии головного мозга.
Подтверждается диагноз во время приема невролога. Он, проводя специальные тесты, оценивает работу ЦНС: реакцию, рефлексы, координацию движений, синхронность мышц-сгибателей и разгибателей. Психиатр изучает психическое состояние заболевшего: восприятие окружающего мира, когнитивные способности.
Лечение
Терапия при очаговом поражении головного мозга направлена на устранение причины возникновения изменений и восстановление функций органа.
Например, если патологию вызвало заболевание, характеризующееся повышением артериального давления, то пациенту предписывается прием препаратов, снижающих АД. Это могут быть мочегонные, блокаторы кальциевых каналов, или бета-адреноблокаторы.
Восстановление мозговой активности и устранение патологических явлений осуществляется с помощью препаратов, повышающих метаболизм в нервных тканях: ноотропов. Также применяются средства улучшающие кровоснабжение, реологические свойства крови, понижающие потребность к кислороду.
Симптоматическое лечение направлено на снижение проявлений патологии: прием противосудорожных, противоэпилептических препаратов, антидепрессанты, при чувстве тревоги – транквилизаторов.
Впервые об МРТ заговорили в конце XX века, правда, называлась сначала методика ЯМР – ядерно-магнитный резонанс. Впоследствии, по мере совершенствования технологии, название сменили на МРТ – магнитно-резонансная томография.
В XXI веке, диагностика патологии головного мозга без МРТ немыслима. Наиболее продвинутый вариант – фМРТ или функциональная МРТ. Он позволяет оценить не только органические, анатомические изменения в нервной ткани, но и предоставляет сведения о функции интересующих отделов мозга.
Историческая справка
Явление ядерного магнитного резонанса было продемонстрировано американским ученым Isidor Isaac Rabi в 1937 году, когда он работал в команде, разрабатывающей атомную бомбу.
К практической медицине, открытый Раби, «метод магнитного резонансного детектирования», адаптировали только в 1971 году. В Бруклинском медицинском центре, США. Физик Raymond Damadian, экспериментируя на крысах, обнаружил различия между нормальными и опухолевыми тканями при магнитном резонансе.
Физическое обоснование метода
В обычном состоянии, магнитное поле атома равно нулю: положительный заряд протонов уравновешивается отрицательным зарядом электронов.
Но когда атомы попадают в сильное магнитное поле и облучаются радиочастотным импульсом, заряд протонов меняется. У части из них, энергии становится больше, чем в покое. После того, как радиочастотный импульс отключают, накопленная «излишняя» энергия высвобождается. И эти импульсы, переход ядер атомов с повышенного энергетического уровня на обычный, можно улавливать.

Чем молекула больше, тем медленнее она накапливает и высвобождает кинетическую энергию. Разница исчисляется микросекундами и их долями, однако специальная аппаратура способна зафиксировать эту разницу во времени. Главное – чтоб было с чем сравнивать, эталонный показатель.
Таким образцом выбрали воду. Она есть в человеческом теле везде. А ее молекулы в любой ткани дают одинаковое время т.н. продольной релаксации.
Степень содержания воды в тканях, а также молекулярный спектр входящих в их состав веществ и определяет, в упрощенном варианте, физическую основу метода ЯМР или МРТ.
Полученные данные суммируются, обрабатываются компьютером и отображаются на экране монитора. Изображение состоит из пикселов, которые являются единицей изображения. Яркость пиксела пропорциональна вокселу – степени магнетизации в данной единице объема. Комбинация пикселов на экране монитора образует изображение. Характеристики картинки зависят от того, сколько воды имеется в той или иной ткани.
Кроме того, применение специальных контрастов на основе парамагнитных ионов, повышает разрешающую способность методики, способствует лучшей визуализации и дифференцировке тканей.
Контрастирование
Преимуществом МР-томографии является то, что она предоставляет изображение интересующего отдела организма без необходимости в изменении положения тела.
Сейчас в качестве основы для контраста применяется редкоземельный металл – гадолиний. Чтоб сделать его нетоксичным для человека, синтезируют хелатный комплекс гадолиния с производными этилендиаминтетрауксусной кислоты (с диэтилентриаминпентауксусной кислотой).
Контраст вводится внутривенно. Стандартная дозировка составляет 0,1 ммоль/кг. Оптимальное контрастирование наблюдается на Т1-взвешенных снимках.
Диагностические возможности
Изначально, МРТ показывало статичную анатомическую картинку. По аналогии с КТ, но с лучшей дифференцировкой мягких тканей.
С 80-х годов в медицинскую практику внедрена диффузно-взвешенная МРТ, позволяющая оценивать процессы диффузии воды в тканях. Эта методика нашла применение как в плане обнаружения ишемии, так и касательно любых функциональных аномалий.
В основе методики лежит разница магнитных свойств окси и дезоксигемоглобина, а также – изменение магнитных свойств ткани вследствие разного кровенаполнения. Неврологам, фМРТ позволяет оценивать функциональное состояние ткани головного мозга.
Конкурентом, функциональной МРТ сичтается ПЭТ. Для этой методики требуется использовать токсичиные и дорогие радиоизотопные фармпрепараты.
Магнитно-резонансная тотмография является неинвазивной, обладает минимальным списком противопоказаний. Функциональную МРТ можно повторять неоднократно, что делает ее отличным инструментом для мониторинга больного.
Ишемический инсульт
Прямыми признаками гипоксии мозга считаются изменение коэффициента диффузии интенсивности сигнала в отдельных (пораженных), участках и признаки отека. К косвенным относят изменение просвета сосудов.
К снижению коэффициента наблюдаемой диффузии приводит расстройство метаболизма тканей в условиях кислородного голодания. Второй фактор – снижение температуры в этой области.
Ранние признаки
Первые признаки острой ишемии, на МРТ, появляются через 6 – 8 часов. Фактически у всех пациентов, к концу суток, повышается интенсивность сигнала в области поражения при в режиме Т2.
Вначале очаг имеет гетерогенную структуру и нечеткие границы. На 2–3 сутки сигнал остается гетерогенным, но приобретает гомогенную структуру. Здесь уже затрудняется дифференцировка зоны отека и, собственно, очага поражения. В режиме Т1, по прошествии 24 часов, интенсивность сигнала снижается.
Косвенные признаки ишемии выявляются с первых минут ее развития.
К этим признакам относятся:
- появление внутриартериального изоинтенсивного или гиперинтенсивного сигнала от поперечного сечения сосуда;
- сочетание изоинтенсивного сигнала в просвете сосуда и гиперинтенсивного сигнала по периферии очага;
- отсутствие эффекта потери сигнала, так как подобное явление в норме характерно для кровотока.
В первые часы, с помощью МРТ с достаточной степенью вероятности, можно судить об обратимости очага ишемии. Для этого оценивают диффузионно-взвешенные снимки и изображения в режиме Т2.
Если коэффициент наблюдаемой диффузии (КНД) низкий и отсутствует изменение сигнала в режиме Т2, то в первые часы инсульта можно рассчитывать на обратимость патологии.
Если наряду с низким КНД в режиме Т2, очаг интенсивен, следует говорить о необратимости очага поражения.
Дальнейшая эволюция МР-сигнала: с уменьшением зоны отека и началом фазы резорбции со второй недели, очаг снова становится гетерогенным. С начала 4 недели снова повышается время релаксации, с соответствующим усилением интенсивности сигнала в Т2 режиме. К моменту формирования кистозной полости, к 7-8 неделе, МР-сигнал соответствует таковому для ликвора.
При контрастировании в острейший период инсульта, до 6-8 часов, в пораженной зоне контраст не скапливается. Что, вероятно, связано с сохранностью гематоэнцефалического барьера. Накопление контрастного вещества отмечают в более позднем периоде инсульта, и до образования кистозной полости. После этого, контраст снова перестает скапливаться в очаге.
Геморрагический инсульт
Изображение очага поражения при геморрагическом инсульте на МРТ зависит от соотношения оксигемоглобина и дезоксигемоглобина, которые имеют разные магнитные свойства. Динамику этого процесса можно наблюдать, оценивая изображения в Т1 и Т2 режимах.
В острейшей стадии, из-за высокого содержания оксигемоглобина, гематома визуализируется в виде изоинтенсивного и гипоинтенсивного очага.
С наступлением острого периода, оксигемоглобин преобразуется в дезоксигемоглобин. В Т2 режиме, это проявляется образованием очага низкой плотности.
В подостром периоде, дезоксигемоглобин переходит в метгемоглобин. Эти изменения можно оценивать в режиме Т1, отмечается увеличение интенсивности сигнала.
В поздней стадии, продолжается нарастание уровня и происходит лизис эритроцитов. Также в образовавшейся полости увеличивается количество воды. Такие процессы обуславливают формирование гиперинтенсивного очага как в Т1, так и в Т2 режимах.
В хронической стадии, гемосидерин и ферритин откладываются в макрофагах, которые располагаются в капсуле очага. На МРТ это проявляется в виде темного кольца вокруг гематомы в режиме Т2.
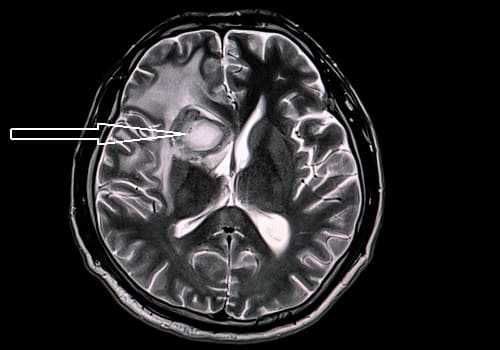
Поражение белого вещества головного мозга
Разница между биохимическими явлениями в белом и сером веществе головного мозга есть. И она обусловливает возможность дифференцировке одного от другого.
Серое вещество содержит больше воды, а в белом – больше липидов. Это позволяет их уверенно различать при проведении МРТ.
Однако нет специфических признаков, которые позволяли бы четко сформулировать диагноз после обследования. Поэтому наличествующую картину на мониторе необходимо соотносить с клиническими проявлениями патологии нервной системы.
Рассмотрим типичные проявления поражения белого вещества при заболеваниях нервной системы.
Рассеянный склероз
В отношении этой патологии, МРТ весьма информативна. Процедура выявляет очаги множественные очаги повышенной плотности, расположенные асимметрично, в глубине белого вещества. Типична локализация таких очагов по периферии желудочков мозга (перивентрикулярно), в мозолистом теле и стволовых структурах, мозжечке.
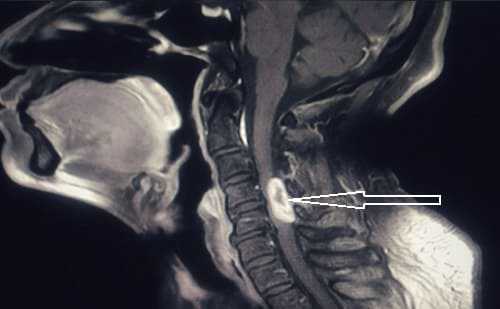
При поражении спинного мозга, обнаруживаются подобные очаги в режиме Т2. В случае ретробульбарного неврита при рассеянном склерозе, МРТ показывает усиление сигнала от зрительных нервов.
Используя контрастирование, можно установить давность процесса. Свежие очаги охотно накапливают контраст, в отличие от индифферентных старых.
Чтоб с высокой вероятностью установить диагноз рассеянного склероза на основании МРТ, требуется найти два признака. Во-первых, – очаги типичной локализации (субтенториальной, перивентрикулярной, и корковой), причем хотя бы один из них должен накапливать контраст. Во-вторых, – должны быть найдены очаги, диаметром более 5 мм.
Острый рассеянный энцефаломиелит
Такая патология на МРТ проявляется в виде крупных очагов повышенного сигнала. Расположены они, как правило, в глубоких, подкорковых отделах белого вещества и склонны к слиянию между собой.
Нейросаркоидоз
На МРТ обнаруживаются диффузные очаги, с типичной локализацией:
- хиазма (место скрещения зрительных нервов);
- гипофиз;
- дно третьего желудочка.
Также, нейросаркоидоз часто поражает мозговые оболочки.
Подострый склерозирующий панэнцефалит
Данная патологии проявляется очагами повышенной плотности в Т2 режиме. Располагаются они, преимущественно, в базальных ганглиях и по периферии желудочков мозга.
Черты очага, определяемого на МРТ, зависят от соотношения внеклеточной и внутриклеточной жидкости в образовании. Поэтому размеры образования, полученные на МРТ, не всегда соответствуют реальным масштабам распространения опухолевых клеток.
Разработан ряд диагностических критериев, позволяющих судить о природе опухоли по ее проявлениям на МРТ.
Опухоли из жировой ткани являются относительно редкими. Чаще встречаются новообразования, которые дают изоинтенсивные сигналы (например, менингеомы) или гиперинтенсивные очаги (например, глиомы).
Второй очередью оценивают характер полученного изображения. Здесь возможны два варианта:
- Структура изображения может быть гомогенной, монолитной. Типична для доброкачественных опухолей.
- И гетерогенной, неоднородной. Характерна для злокачественных новообразований, отражает процессы кальцинации, некроза, кровоизлияния в ткани опухоли.
Кальцинаты проявляются очагами низкой интенсивности. Острые кровоизлияния визуализируются в виде участка, пониженного в режиме Т2, сигнала. В подостром и хроническом периоде, кровоизлияния дают в режиме Т2 сигнал повышенной интенсивности.
О степени злокачественности объемного образования можно судить еще и по его границам.
Так, ровные и четкие края у очага больше свидетельствуют в пользу доброкачественности образования.
Злокачественным опухолям присущи нерезкие очертания, отражающие инфильтрирующий характер роста.
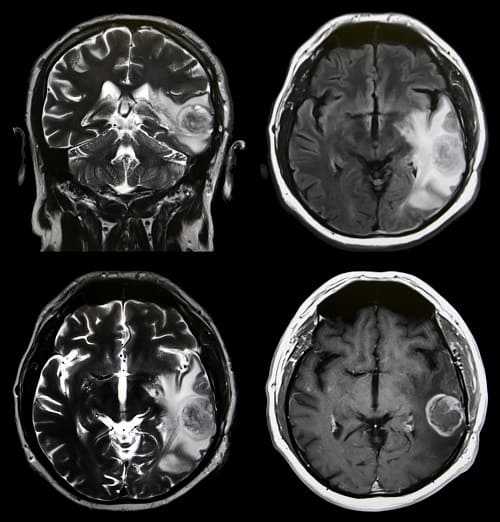
Методика позволяет установить наличие объемного образования в мозгу, даже когда его не видно при рутинном обследовании. К косвенным признакам опухоли относятся:
- деформация извилин головного мозга;
- аномалии желудочковой системы;
- внутренняя гидроцефалия;
- смещение мозговых структур с их анатомического расположения.
Для уточняющей и дифференциальной диагностики, применяют введение контраста.
Дифференцировка опухолей
Благодаря МРТ, появляется возможность заранее спрогнозировать, какой отдел стал источником опухолевых к?
