Нарушения иммунитета с развитием иммунодефицита


У многих слово иммунодефицит ассоциируется с ВИЧ. Но на самом деле их огромное множество — только первичных в мире более 250. Это если не говорить о вторичных, то есть приобретенных из-за каких-то процессов или факторов. СПИД.ЦЕНТР вместе с аллергологом-иммунологом, кандидатом медицинских наук, ассистентом кафедры иммунологии МБФ РНИМУ имени Н.И. Пирогова Беллой Брагвадзе рассказывает, какие бывают иммунодефициты, чем они отличаются, насколько опасны и как лечатся.
Иммунодефицит — это когда иммунитет ослаб и просто нужно пить витамины?
Нет, настоящий иммунодефицит — это серьезное заболевание, при нем в организме часто появляются инфекционные заболевания, которые протекают тяжело. Речь совсем не про ОРВИ. Иммунодефицитом врачи также называют состояние, при котором один или несколько факторов иммунной системы перестают защищать организм. В целом термин можно назвать собирательным, потому что причины, по которым эти факторы перестают работать, могут быть разными.
Глобально иммунодефициты можно разделить на три группы.
- Физиологические иммунодефициты
Их не стоит бояться, врачи определяют их как нормальное состояние человека. Физиологические иммунодефициты сигнализируют, что организм проходит через разные этапы жизнедеятельности. Они могут быть в детстве, во время беременности или в старости. Лечить их не нужно, просто важно понимать, что в это время люди болеют чаще. Поддерживать организм в эти периоды можно только с помощью вакцинации и здорового образа жизни.
- Первичные иммунодефициты (ПИД)
Они возникают чаще всего в результате генетической поломки. Допустим, ребенок рождается с поломанным участком гена, отвечающего за какой-то из компонентом иммунной системы. В таком случае у него может не быть определенных клеток или белковых факторов, из-за этого ребенок начинает часто и тяжело болеть.
Современной медицине известно более 250 видов ПИД. Британское общество иммунологии отмечает, что в мире насчитывается около 6 миллионов людей с этим заболеванием, однако точное количество больных с ПИД установить невозможно — порядка 70—90 % из них остаются не диагностированными. Группа исследователей следила за жизнью 235 пациентов с первичным иммунодефицитом на протяжении 22 лет, за это время 32 из них умерли.
В России один из 500 россиян рождается с первичным иммунодефицитом. В российском регистре Национальной ассоциации экспертов в области ПИДС состоит 3017 пациентов.
- Вторичные иммунодефициты
Само название говорит о том, что изменения в иммунной системе появились не при рождении, а вторично — в результате какого-то патологического процесса или воздействующих факторов. Яркий пример вторичного иммунодефицита — это люди с ВИЧ-инфекцией. Изначально здоровый человек инфицируется вирусом, поражающим клетки иммунной системы, в результате развивается иммунодефицит. К этой же группе могут относиться пациенты с онкологическими заболеваниями, получающие химиотерапию. Вторичный иммунодефицит, как правило, протекает на фоне других заболеваний. Развитие иммунодефицитного состояния затрудняет их лечение, способствует формированию осложнений. Помимо ВИЧ к этой группе можно отнести лучевую болезнь, лимфопролиферативные заболевания, то есть связанные с клетками лимфоидной природы. Вторичный иммунодефицит, в отличие от ПИД, может пройти без лечения, например, если исчезнет воздействующий фактор.
Может ли человек с первичным иммунодефицитом вылечиться?
У некоторых людей с ПИД действительно нет шансов на полное выздоровление. Медицина может предложить им только поддерживающую терапию, направленную на борьбу с инфекцией. Но случается, что у самых тяжелых пациентов с первичным иммунодефицитом есть шанс на полное выздоровление. Это может произойти благодаря трансплантации гемопоэтических стволовых клеток от донора. Поэтому важно, чтобы как можно больше человек вступали в регистр доноров костного мозга.
Насколько опасны вторичные иммунодефициты?
Если говорить о ВИЧ, то без антиретровирусной терапии прогноз неблагоприятный. У человека могут развиться не только тяжелые инфекции, но и онкологические заболевания на последних стадиях (уже при СПИДе). Если говорить о вторичных иммунодефицитах, которые формируются в результате химиотерапии, то они проходят самостоятельно, как только заканчивается курс лечения.
Иммунодефициты легко распознать? Бывает ли, что врачи начинают лечить здоровых людей, думая, что у них иммунодефицит?
Важно понимать, что иммунодефицит — это тяжело протекающие инфекционные заболевания бактериального, грибкового и вирусного характера. И речь не про ОРЗ и ОРВИ. У людей с ним зачастую в анамнезе несколько пневмоний, синуситов, абсцессов, тяжелый кандидоз кожи и слизистых, тяжелое течение герпетических вирусов.
по теме

Лечение
Иммунитет и аллергия: как это работает?
Врачи разделяют ПИД на пять групп, которые указывают на недостаточность какого-то звена иммунитета: больше половины всех ПИД связаны с дефектом гуморального звена, около четверти — комбинированные иммунодефициты, 10—15 % заболеваний связаны с дефектами фагоцитов, менее распространены дефекты клеточного звена (5—10 %) и дефекты комплемента (не более 2 %). Заподозрить первичный иммунодефицит можно по определенным показаниям. В интернете легко найти 12 настораживающих признаков ПИД и убедиться, что ни в одном пункте речь не идет про ОРВИ, даже если они происходят ежемесячно. Например, такой список опубликован на сайте благотворительного фонда «Подсолнух»:
Случай ПИД или ранних смертей от инфекций в семье.
Восемь и более гнойных отитов в течение года.
Два или более тяжелых синусита в течение года.
Две или более пневмонии в течение года.
Антибактериальная терапия, проводимая более 2 месяцев, без эффекта.
Осложнения при проведении вакцинации ослабленными живыми вакцинами. Имеются в виду БЦЖ или полиомиелит.
Нарушения переваривания в период грудного возраста.
Рецидивирующие глубокие абсцессы (нарывы, гнойные воспаления) кожи и мягких тканей.
Две или более генерализованные инфекции. Например, менингит, остеомиелит, септический артрит, эмпиема плевры, сепсис.
Персистирующая кандидозная инфекция кожи и слизистых у детей старше года.
Хроническая реакция трансплантат против хозяина. Например, неясные эритемы (покраснения) у детей грудного возраста.
Тяжелые инфекции, вызванные атипичными микроорганизмами (пневмоцистой, атипичными микобактериями, плесневыми грибками).
На вторичный иммунодефицит могут указывать повторяющиеся инфекции, переход инфекционных заболеваний в хроническую форму, неэффективность обычного лечения, небольшое, но длительное повышение температуры тела. Быстрая утомляемость, снижение работоспособности, проявление условно-патогенных инфекций также могут этому сопутствовать. Однако установить возникновение заболевания может только врач-иммунолог.
К сожалению, об этом помнят не все, и иммунодефицит часто приписывается пациентам с прекрасно функционирующей иммунной системой. Детям, которые пошли в сад и начали часто болеть. Или взрослым людям, которые живут в сумасшедшем режиме и совсем забыли про сон и здоровый образ жизни. Это все не иммунодефицит.
Что делать, если есть подозрения на иммунодефицит? Какие бывают способы диагностики?
Настораживающие признаки должны быть подтверждены лабораторными исследованиями. Если они покажут, что у пациента не хватает звена иммунитета, то тогда уже можно говорить о ПИД. Рабочая группа Европейского общества по ПИД разработала набор основных скрининговых и дополнительных тестов по диагностике заболеваний этой категории. В нее входят различные тестирования крови и кожи человека, молекулярно-генетические исследования. Сегодня врачи также могут проводить тестирования на ПИД, пока ребенок находится в утробе матери. Для этого используются клетки пуповинной крови и околоплодные воды.
В случае вторичного иммунодефицита проводятся анализы крови и ее компонентов, иммунологические тесты. Диагноз может быть установлен только после того, как иммунолог оценил иммунный статус пациента.
В каком возрасте можно диагностировать первичный иммунодефицит?
С учетом того, что это врожденное генетически обусловленное заболевание, то его проявления врач может отметить уже в первые годы жизни ребенка. Но есть варианты ПИД, которые обнаруживают и во взрослом возрасте, даже после 20 лет. К ним относится общая вариабельная иммунная недостаточность (ОВИН) — нарушение, при котором в сыворотке крови содержится низкий уровень иммуноглобулинов (антител), из-за чего человек становится более чувствителен к инфекциям. Такое заболевание может проявляться в виде рецидивирующих инфекций уха, придаточных пазух, носа, легких и бронхов.
по теме
Лечение
Итоги десятилетия. Как изменились лечение, профилактика и диагностика ВИЧ?
Заразны ли иммунодефициты?
Люди с первичным иммунодефицитом совершенно не опасны для окружающих. Можно сказать, даже наоборот — другие люди и весь окружающий мир опасны для них. А вот ВИЧ-инфекцией можно инфицироваться половым путем или через кровь. Бытовым путем ВИЧ не передается, так как вирус легко разрушается в окружающей среде. Но важно помнить, что человек с ВИЧ может передать вирус другому, только если не принимает антиретровирусную терапию. При лечении у него становится неопределяемая вирусная нагрузка, и он никого не может инфицировать. Поэтому крайне важно ежегодно узнавать свой ВИЧ-статус.
Как лечатся иммунодефициты?
Каждый тип ПИД лечится по-своему, если больному недостает иммуноглобулинов, то ему проводят заместительную терапию в течение всей жизни. Для этого используют сыворотки с антителами или донорской плазмой крови. Если у такого человека возникают инфекционные осложнения, ему могут назначить лечение антибиотиками, противовирусными или противогрибковыми препаратами. Значительно улучшить состояние больного с тяжелой формой ПИД можно только с помощью трансплантации костного мозга. Если пересадка пройдет успешно, у больного образуется своя иммунная система. С помощью этого способа можно вылечить ПИД полностью.
Для лечения вторичных иммунодефицитов в зависимости от их видов используются вакцины, заместительное лечение: иммуноглобулины, лейкоциты, интерфероны, препараты иммунотропного действия.

Иммунитет дан человеку для обезвреживания чужеродных тел, которые попадают в организм и вызывают ряд заболеваний. При угрожающей ситуации он активизирует все защитные силы организма для борьбы с инфекцией и вирусами. Кроме этого, у иммунитета есть особенность – фиксация в памяти информации о чужеродных телах, с которыми он сталкивался. При повторном попадании микроорганизма он среагирует мгновенно и предотвратит их размножение. Снижение такого процесса называется иммунодефицитом, и он бывает первичным и вторичным.
К группе риска иммунодефицита относят детей, поскольку их организм ещё недостаточно сформирован и адаптирован к разным вирусам и опасным микроорганизмам. Первичная иммунологическая недостаточность проявляется с рождения и длится всю жизнь, поэтому является не такой распространённой, как вторичный иммунодефицит. У детей лечение начинают с устранения причины возникновения. Избавившись от недуга, назначают курс иммуномоделирующей терапии.
Вторичный иммунодефицит. Что это такое и как проявляется?
Зачастую причиной многих заболеваний является нарушенная функция иммунитета, поэтому стоит разобраться, что это такое и как оно проявляется.
Вторичный иммунодефицит — это патология, которая приобретается в течение жизни под влиянием внешних факторов окружающей среды, инфекций разного рода, частого употребления лекарственных средств, хронических заболеваний, радиации, нездорового образа жизни. Патология не является дефектом, вызванным генными изменениями, и успешно лечится.
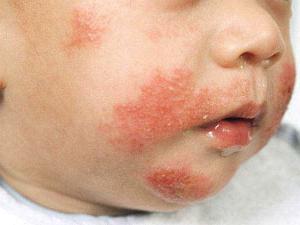
Симптомы вторичного иммунодефицита у детей
Дети с таким заболеванием предрасположены к попаданию инфекции и её генерализации. Вид недуга не имеет значения. Это может быть и первичный и вторичный иммунодефицит. Симптомы их проявляются в таких пороках развития:
- Ненормальная реакция на вакцинацию.
- Недоразвитие мягких и твёрдых тканей (гипоплазия).
- Систематическая диарея.
- Болезни лимфатической системы.
- Аллергия, проявляющаяся на кожном покрове.
- Аутоиммунные расстройства, где иммунная система по ошибке повреждает здоровые клетки, а не антигены.
- Гематологическая проблема.
- Грибковые заболевания.
Как видно, вторичный иммунодефицит, симптомы которого определяются общей слабостью, проявляется в защитной реакции на вселение антиген бактерий и вирусов.
Что способствует развитию патологии у детей?
Существует два основных фактора, которые приводят к развитию иммунологической недостаточности:
- Внешняя среда. Если ребёнок проживает в месте загрязнённого и радиоактивного воздуха, подвергается частому свч-излучению и ионизации, долго принимает лекарственные препараты, то в скором времени обмен веществ нарушится и приведёт к ослаблению иммунитета.
- Внутренние причины организма. К ним относятся различного рода инфекции, новообразования, заболевания и другое. Рассмотрим их по порядку.
Заболевания хронического течения
Это заболевания, вызванные бактериальными и вирусными инфекциями, которые наносят серьёзный урон организму. Причины вторичных иммунодефицитов заключаются в неспособности иммуносистемы своевременно реагировать на проникновение инфекции, повышается чувствительность организма к антигенам и токсинам, процесс кроветворения замедляется. К таким болезням относится: герпес, стафило- и пневмококкоз, токсоплазмоз, аскардиоз, краснуха, ВИЧ и т. д.
Диарейный синдром
У маленьких детей это непросто определить, особенно у грудных, поскольку он носит жидкий характер. Для грудного ребёнка нормальными опорожнениями считаются те, которые не впитываются в подгузник, до 8 раз в день (для детей до года – 5 раз; после двух лет – до 3 раз). Диарея опасна потерей минералов, белков, электролитов.
Интоксикация
У ребёнка наблюдается частичная потеря изъяснимости и координации. Такое состояние вызвано хроническими заболеваниями, например диабетическим кетоацидозом.
Перенапряжение (стресс)
В момент этого состояния иммунитет быстро активирует все силы, после чего происходит истощение. После стресса нормальный показатель иммунитета падает и приводит к заболеваниям нервной системы.
Новообразования в виде злокачественных опухолей
При лейкемии, где дети и подростки находятся в группе риска, отмечается повышенное количество иммунных клеток, которые не работают, а значит не защищают организм. Распространение метастаз опухолей по красному костному мозгу происходит уже из-за сниженного иммунитета, и чем больше он теряет свои функции, тем больше метастаз.
Нарушение режима питания
Нечастое употребление пищи или нарушение режима снижает сопротивление организма к вредоносным антигенам. Вторичный иммунодефицит у детей наблюдается из-за отсутствия витаминов, минералов, питательных веществ, нарушает работу всех органов, лишая их необходимой энергии для нормальной работы, поскольку именно ребёнок особо нуждается в правильном режиме питания как растущий организм.
Нарушенная функциональность иммунитета
Приводит к аутоиммунным заболеваниям (псориаз, красная волчанка, аутоиммунная энтеропатия, хронический активный гепатит, билиарный цирроз и другие). При таких заболеваниях происходит разрушение тканей и органов.
Большая потеря крови
Причина развивается вследствие потери плазмы крови или белков, которые в ней находятся. После потери крови снижается и гуморальный (защита внеклеточных пространств) и клеточный (обеспечение лимфоцитами) иммунитет.
Эндокринные заболевания
Вторичный иммунодефицит у детей могут вызывать такие заболевания, как сахарный диабет, тиреотоксикоз (увеличение гормонов, которые нарушают функцию щитовидной железы), гипотиреоз и, вследствие этого, крайней степени кретинизм (дисфункция щитовидной железы на базе уменьшения их гормонов). Вследствие заболевания уменьшается процесс деления тканей и поступления энергии.
Хирургическое вмешательство и тяжёлые травмы
Вторичный иммунодефицит проявляется после операции или получения травм. В этот период вырабатывается большое количество гормонов надпочечников.
Лекарства
Приём серьёзных лекарственных групп противоопухолевых препаратов и стероидных гормонов. Вторичный иммунодефицит у детей, лечение которого производится согласно физиологическим особенностям организма, даёт сразу о себе знать после приёма таких препаратов.

Формы ВИДС
Различают три формы вторичного иммунодефицитного состояния:
1. Приобретённая. Вторичные приобретённые иммунодефициты развиваются вследствие уменьшения Т- лимфоцитов и могут проявляться в таких заболеваниях, как корь, гепатит В, грипп, полиомиелит, ВИЧ-инфекция, способствующая развитию СПИДа.
2. Индуцированная. Вызвана какой-то причиной, например приёмом сильных лекарств и стероидов, диабетом, раковыми опухолями, рентгеновскими излучениями, травмами, операциями. В общем, всё, что может повлиять на организм ребёнка внешними негативными факторами.
3. Спонтанная. Явной причины иммунной недостаточности в этой форме нет, но она проявляется хроническими заболеваниями и воспалительными процессами дыхательной системы. Дети, имеющие частые рецидивы заболеваний, не поддающиеся стандартному лечению, имеют синдром вторичного иммунодефицита. Спонтанная форма ИД проявляется у многих детей и сопровождается нарушением разных звеньев иммуносистемы.
Классификация пиобретённых ИД
Классификация вторичных иммунодефицитов была разработана Мешковым В.Я. и имеет такой вид:
1. Темпы развития иммунодефицита.
- Острый. Развивается после полученных травм, влияния токсинов и различного рода инфекции.
- Хронический. Вызван гнойными, воспалительными процессами в организме, опухолями, аутоиммунными болезнями, вирусами.
2. Выход из строя.
- Нарушение клеточного иммунитета. Сбой процесса подавления репликации (копирование генной информации) вируса и работы белых кровяных телец, которые ведут борьбу с инфекциями.
- Нарушение гуморального иммунитета. В его основе лежат белки-антитела, которые взаимодействуют с антигенами, подавляя их жизнеспособность во внеклеточном пространстве, а также крови. Если нарушается работа антител, иммунитет резко снижается.
- Нарушение системы мононуклеарных фагоцитов. Подавление процесса физиологической защиты системы клеток, которые существуют для поглощения и переваривания чужеродного тела.
- Нарушение системы комплемента. Подавление путей активации белковых компонентов плазмы и интерстиционной ткани.
- Комбинированные пороки. Комбинированный вторичный иммунодефицит, причины возникновения которого кроются во внутриутробных и генетических заболеваниях, характеризуется редкой формой и тяжёлым лечением. Если лечение не было назначено, дети умирают уже до года.
3. Распространение иммунодефицита.
- Систематическое.
- Местное.
4. Степень тяжести.
- Лёгкая.
- Средняя.
- Тяжёлая.
Кроме этого, существует транзиторный класс вторичного иммунитета, лечение которого не требуется. Настоятельно рекомендуется только наблюдение специалиста.
Вторичный иммунодефицит (МКБ-10) определяется по системе рубрик, где болезненные состояния внесены по определённым критериям. Позиция определяется в соответствии со статистическими данными и имеет такую ступень:
> D50-D89 — Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм.
> D80-D89 — Отдельные нарушения, вовлекающие иммунный механизм.
> D84 — Другие иммунодефициты.
> D84.8 — Другие уточнённые иммунодефицитные нарушения.
Диагностика ИД у детей

Вторичный иммунодефицит, лечение которого назначается врачом, диагностируется после получения данных о состоянии здоровья, жалоб ребёнка и его родственников за последнее время. Также проводится визуальный осмотр кожного покрова и тактильный контакт для определения размера внутренних органов и органов лимфатической системы.
Необходима клиническая картина по анализу крови, где будет указано количество клеток, отвечающих за иммунитет.
Вторичный иммунодефицит. Лечение
Чем отличается иммунодефицит второй формы от первой, так это тяжестью нарушений системы. Обычно он имеет небольшой характер проявления. В лёгкой форме иммунитет может восстановиться сам, а в более тяжёлой форме сначала определяют причину возникновения такой патологии, устраняют её, а далее предпринимают действия по подъёму иммунитета. Особенно важно знать количество белков в крови, которые помогают организму справляться с бактериями и инфекциями.
Важно и молекулярно-генетическое исследование.
Если в семье был рождён ребёнок с первичным иммунодефицитом, то при повторной беременности матери рекомендуется пренатальная диагностика плода, что поможет на ранних периодах получить данные о возможном дефекте в генах.
Вторичный иммунодефицит у детей, лечение которого направлено на подъём защитных сил организма, иногда проявляется в недостаточном количестве антител. Их функция — распознавать чужеродный материал и разрушать его. Тогда ребёнку необходимо провести иммунопрофилактику мёртвой вакциной.
Если ребёнок заражён грибковыми или бактериальными инфекциями, то следует назначить лечение по их устранению, желательно в период начального развития.
Во время лечения заболевания грудной клетки, вызванного различными вирусами и инфекциями, требуется выполнение физических упражнений и физиотерапии в медицинских учреждениях.
При нарушении клеточного иммунитета, а точнее Т-клетки, назначается пересадка костного мозга.
Обычно первым этапом лечения вторичного иммунодефицита является самый безвредный вариант для организма. Это введение иммуноглобулинов подкожным или внутривенным методом.
Не лишним будут предпринятые профилактические меры для ребёнка: здоровый образ жизни и сон, правильное питание с витаминами и минералами, предохранение от инфекций.
Вторичный иммунодефицит – это патология, возникающая в процессе жизни ребёнка, которая является результатом действия многих заболеваний, воспалительных процессов, влиянием химических, радиоактивных веществ, травм, неустойчивого психического состояния. Самой распространённой причиной иммунодефицитного состояния является недостаточное и нездоровое питание, где полностью отсутствует такой химический элемент, как железо. Заболевания желудочно-кишечного тракта также являются частой причиной иммунной патологии.
Стимуляция иммунитета на сегодня не проблема. Существуют сыворотки и вакцины, которые помогают формированию иммунитета к болезням без непосредственного контакта с возбудителем. Ведение такой практики значительно снижает показатель смертности.
Самый опасный иммунодефицит – СПИД, поскольку он имеет похожие симптомы с симптомами ОРЗ и гриппа. Он резко снижает сопротивление организма к различным возбудителям, что приводит к смерти ребёнка.
В любом случае, почувствовав недомогание ребёнка, необходимо получить консультацию врача-педиатра.
