Пилоцитарная астроцитома головного мозга на мрт

Пилоцитарная астроцитома МКБ/О 9421/1 (G I)
Общая характеристика
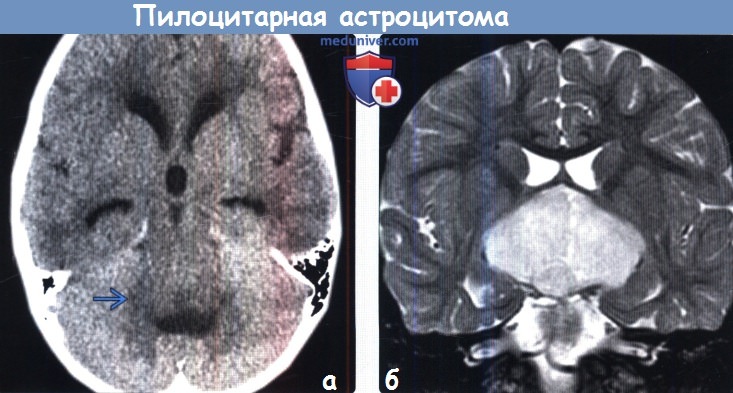
Пилоцитарная астроцитома чаще встречается у детей, располагается инфратенториально, и представляя собой кисту (звёздочка на рис.1) с пристеночным узлом (головка стрелки на рис.1). Реже встречается у взрослых, преимущественно в виде солидного образования и располагается супратенториально (головка стрелки на рис.2).

Рис.1 Пилоцитарная аситроцитома мозжечка (ЗЧЯ, характерно для ПА детей и подростков)

Рис.2 Пилоцитарная аситроцитома хиазмально-селлярной зоны и супратенториальной области (характерно для ПА поздней молодости и взрослых)
Эпидемиология
- 0,6-5,1% от всех опухолей ЦНС,
- 6% от опухолей ЦНС детского возраста,
- 80% всех мозжечковых астроцитом,
- пик встречаемости 5-15 лет (статистика).
Морфология
Имеется три разных типа морфологической структуры:
- киста с пристеночным узлом (наиболее распространенная форма), такая форма наиболее характерна для инфратенториальной локализации и встречается преимущественно у детей;
- полностью солидное образование;
- кистозно-солидное образование.
На МРТ киста ↑Т2 и ↑Flair, ↓Т1, а солидный компонент → по Т2 и Т1 веществу мозга. Киста стенки обычно состоит из здоровой мозжечковой ткани, значительно реже из опухолевой ткани. Кальцинаты встречаются в 11% случаев, а вазогенный отек — в 5%.
На КТ содержимое кисты → ликвору, а структуры солидной части → мозговым. Кровоизлияния и некроз не характерны.

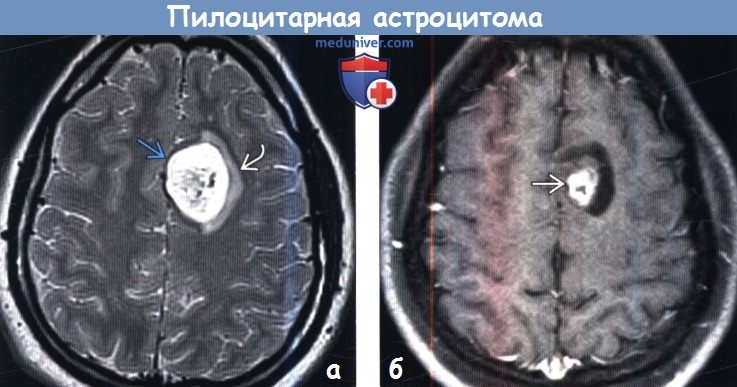
Рис.3
Опухолевая киста в левой гемисфере мозжечка (головки стрелок на рис.3), содержимое кисты имеет↑МР-сигнал по Flair по сравнению с неизменённым цереброспинальным ликвором (звёздочка на рис.3). Пристеночный узел на внутренней стороне стенки кисты (стрелка на рис.3).
Локализация
Киста с узлом более характерна для инфратенториальной локализации опухоли, а солидное образование для
супратенториальной.

Рис.4
Опухолевая киста в гемисфере мозжечка (звёздочки на рис.4 и головка стрелки на рис.4), приводящая к сужению IV желудочка и вызывающая окклюзионную гидроцефалию с расширением желудочковой системы (головки стрелок на рис.4).
При локализации в задней черепной ямке (60%) опухоль может происходить в любом месте мозжечка – из полушария или червя [91].

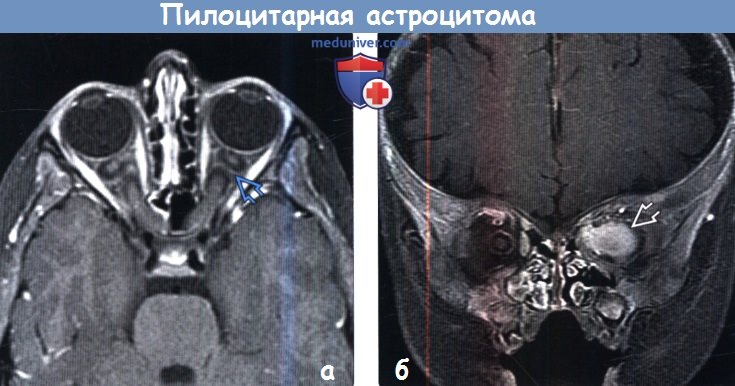
Рис.5
Пилоцитарная астроцитома растет вдоль зрительных трактов (головки стрелок рис.5), а так же неравномерно контрастируется (головки стрелок на рис.5).

Рис.6
Супратенториально локализуется в области дна III желудочка (часто ассоциированы с НФ1) и хиазмы (25 — 30%).
Кистозно-солидное образование в области III желудочка (головки стрелок на рис.6). Следы оперативного лечения в виде повреждения ствола мозолистого тела (стрелка на рис.6). Опухоль полностью не удалена (стрелка на рис.6), неоднородный конгломерат гетерогенно накапливает контраст (головка стрелки на рис.6).
Другие, менее распространенные места: мозговой ствол, полушария головного мозга и желудочки мозга (чаще у
взрослых).
Биологическое поведение и динамическое наблюдение
Динамические изменения в отсутствии лечения выражаются у росте опухоли, увеличении ее кистозной части, которая
сдавливает и деформирует IV желудочек, уменьшая сообщение вентрикулярного и субарахноидального пространства,
что приводит к повышению давления ликвора в желудочковой системе, ее расширению и повреждению вещества
головного мозга. Динамические изменения не скоротечны, но всегда прогрессивны.

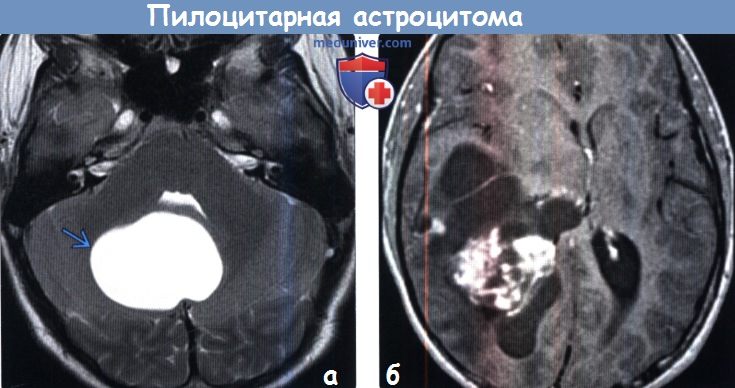
Рис.7
При росте опухоли определяется увеличение кисты (рис.7), а так же оказываемый ею “масс-эффект” со сдавлением IV желудочка и формированием окклюзионной гидроцефалии с расширением III и боковых желудочков, а так же сглаживанием борозд.

Рис.8
Контрастное усиление
Контрастирование происходит в 95%. Солидная часть относительно гомогенно интенсивно накапливает контраст,
киста не усиливается [2].
Опухоль интенсивно неоднородно накапливает контрастный агент в области солидных участков (головки стрелок на рис.9), кисты остаются не усиленными (стрелка на рис.9).

Рис.9
Дифференциальный диагноз
- Гемангиобластома
- Хориоидпапиллома
- Эпендимома
- Медуллобластома
- Метастаз
- Абсцесс мозжечка
- Атипичная тератоидно-рабдоидная опухоль
Гемангиобластома
Гемангиобластома — кистозная опухоль с мелким пристеночным узлом, располагается инфратенториально, может
встречаться интрамедуллярно в спинном мозге, ассоциирована с болезнью фон Гиппеля-Линдау, при которой
обнаруживается поражение других органов и систем, в частности почек (поликистоз) и надпочечников (феохромоцитома).
При перфузионном исследовании отмечается выраженное превалирование показателей гемодинамики (rCBF и rCBV)
у гемангиобластомы над пилоцитарной астроцитомой [2]. Кроме того, астроцитома встречается чаще у детей и
подростков, а гемангиобластома — у взрослых.

Рис.10
* Рис. 10 был заимствован из “Диагностическая нейрорадиология” 2009г. Корниенко В.Н., Пронин И.Н. 2009г. с целью наглядной демонстрации патологического процесса.
Мелкая гемангиобластома в области левой мозжечковой миндалины (стрелка на рис.10). После внутривенного контрастирования происходит интенсивное накопление контраста в пристеночном сосочке (стрелка на рис.10). Объёмный мозговой кровоток гемангиобластомы (стрелка на рис.10) существенно превышает те же показатели пилоцитарной астроцитомы (головка стрелки на рис.10).
Хориоидпапиллома
Хориоидпапиллома заполняет IV желудочек, характеризуется фестончатым контуром, гиперпродукцией ликвора и
расширением желудочковой системы, и не поражает мозжечок. При перфузионном исследовании показатели
гемодинамики существенно превышают те же показатели у пилоцитарной астроцитомы, однако они ниже, чем
гемангиобластомы.

Рис.11
Внутрижелудочковая масса в просвете IV желудочка (головки стрелок на рис.11), связанная с сосудистым сплетением.
Эпендимома
Эпендимома имеет ячеистую структуру и при росте распространяется в отверстия Люшка и Мажанди, для нее более
характерны петрификаты. Кистозные компоненты в эпендимоме встречаются реже, чем в пилоцитарной астроцитоме.
При МР-спектроскопии соотношением метаболитов Cr/Cho пилоцитарной астроцитомы ниже, чем у эпендимомы.
Интенсивность сигнала по T2 от солидного компонента аналогична ликвору в 50% случаев. У пилоцитарной астроцитомы солидный компонент изоинтенсивен серому веществу по Т2.

Рис.12
Внутрижелудочковое объёмное кистозно-солидное образование (стрелки на рис.12), растущее из области IV желудочка вдоль заднего края спинного мозга в позвоночном канале (головки стрелок на рис.12).
Медуллобластома
Медуллобластома предпочитает поражать мужское население (соотношение полов М:Ж — 4:1). Медуллобластома
обычно наблюдаются у более молодых пациентов (пик медуллобластомы 2-6 лет), а пик пилоцитарной астроцитомы в
10-20 лет. На МРС NAA/Cho у пилоцитарной астроцитомы выше, чем у медуллобластомы. Пилоцитарная
астроцитома растет из гемисферы или ножки мозжечка. Медуллобластома возникает из червя мозжечка и
распространяется в полость IV желудочка, отличается более агрессивным поведением, может прорастать в дорсальные отделы моста и метастазировать по оболочкам ЦНС.
Крупное солидное образование в полости IV желудочка, раздвигающее его стенки (звёздочка на рис.13). Кистозно-солидное образование, растущее из червя мозжечка (стрелки на рис.13), интенсивно накапливающее контрастный агент (головка стрелки на рис.13).

Рис.13
Метастаз
Метастатическая опухоль менее характера для детского возраста, чем для взрослого, однако может встречаться.
Метастаз, как правило, сопровождается выраженным перифокальный отеком и масс-эффектом. Скриниг легких, кожи,
молочной железы, почек и желудочно-кишечного тракта поможет исключить природу вторичного генеза
инфратенториального образования. При наличии других очаговых и объемных образований супратенториальной
локализации диагноз метастатической опухоли более очевиден. Затруднения возникают, если метастаз солитарный и
имеет кистозный компонент.

Рис.14
Крупный кистозно-солидный метастаз рака молочной железы в мозжечке (звёздочка на рис.14). Метастаз аденокарциномы лёгкого в правой гемисфере мозжечка, интенсивно накапливающего контраст (стрелка на рис.14). Метастазы в большинстве случаев множественные и могут быть обнаружены и супратенториально (головки стрелок на рис.14).
Абсцесс мозжечка
Абсцесс возникает в полушарии мозжечка, частым его источником является гноеродная флора из воспаленной
барабанной полости (на фоне экссудативного отита), стенка которой подвергается гнойному остеолитическому
расплавлению с проникновением инфекции интракраниально. Таким образом, одним из признаков абсцесса мозжечка
является деструкция пирамиды височной кости. Абсцесс, вызванный оппортунистической флорой на фоне
иммунодефицита предпочитает локализоваться супратенториально. Характерными признаками гнойника является
четкость контуров, округлая форма, однородное содержимое. При контрастировании накопление контраста происходит по контуру, где формируется грануляционная ткань. На МРТ при использовании импульсной последовательности DWI возникает↑МР-сигнала и↓на картах ADC. В клинической картине, кроме мозжечковой симптоматики, имеется гипертермия и воспалительный процесс внутреннего уха.

Рис.15
Многоузловое объёмное образование в левой гемисфере мозжечка (чёрная стрелка на рис.15), окружённое перифокальным отёком (головка стрелки на рис.15). Так же визуализируется воспалительный процесс в пирамиде левой височной кости (белая стрелка на рис.15). Образования интенсивно накапливают контраст по типу “кольца” с чётким и ровным контуром (стрелки на рис.15). На DWI указанные образования имеют ↑МР-сигнал и↓по ADC (стрелки на рис.15).
Атипичная тератоидно-рабдоидная опухоль
Чаще локализуется в области мосто-мозжечкового угла. Имеет большую массу и выраженную гетерогенную структуру.
Клиническая картина, лечение и прогноз
Клинические проявления у детей достаточно выраженные, характеризуются мозжечковой симптоматикой (атаксия,
нистагм) и набором симптомов внутричерепной гипертензией из-за окклюзионной гидроцефалии.
При тотальном удалении прогноз хороший, высокая выживаемость, рецидивы редки. ПА медленно растёт, прогноз (более 90% с 5-летней выживаемостью и более 70% с 20-летней выживаемостью). Некоторые хирурги выступают только за резекцию узелка, так как стенки кисты не содержат опухолевых элементов, даже если усиливаются.
В случае невозможности проведения удаления, оно заменяется паллиативным лечением (вентрикуло-атриальное и
вентрикуло-перитонеальное шунтирование). Кистозные опухоли имеют лучший прогноз. Клиническое течение доброкачественное, даже при не полной хирургической резекции 5 летняя выживаемость 90-100%, рецидивы редки.
Полная или частичная перепечатка данной статьи, разрешается при установке активной гиперссылки на первоисточник
Тест
Список используемой литературы
- Б.В. Гайдар, Т.Е. Рамешвили, Г.Е. Труфанов, В.Е. Парфенов, Лучевая диагностика опухолей головного и спинного мозга — СПб: ООО ”Издтельство ФОЛИАНТ”, 2006г-336с.
- В.Н. Корниенко и И.Н.Пронин Диагностическая нейрорадиология Москва 2009г. 0-462.
- Abdullah ND, Mathews VP (1999) Contrast issues in brain tumor imaging. Neuroimaging Clin North Am 9(4):733–749
- Abul-kasim K, Thurnher MM, Mckeever P et-al. Intradural spinal tumors: current classification and MRI features. Neuroradiology. 2008;50 (4): 301-14.
- Agrawal V, Ludwig N, Agrawal A et-al. Intraosseous intracranial meningioma. AJNR Am J Neuroradiol. 2007;28 (2): 314-5
Похожие статьи
Анапластическая астроцитома Анапластическая астроцитома — это инфильтративная опухоль, гетерогенного строения, содержит кисты, кровоизлияния, имеет перифокальный отёк и располагаются преимущественно супратенториально, часто затрагивая корковые отделы. | |
Диффузная астроцитома Диффузная астроцитома — инфильтративная опухоль без четких границ в действительности, при относительной четкости границы макроскопической картины, распространенность ее клеток шире, медленно, однако неуклонно прогрессирующая до анапластической формы, поражающая любые отделы ЦНС, реже ствол мозга и затылочные доли. | |
Глиобластома Глиобластома — опухоль высокой степени злокачественности, гетерогенного строения с центральным некрозом, быстрым инфильтративным ростом, перифокальным отеком и наихудшим прогнозом среди всех глиом. | |
Менингиома Менингиома — округлое объемное образование с четкими и ровными контурами, исходящее из клеток твердой мозговой оболочки, чаще расположенное на широком основании и наличием петрификатов в строме, редко сопровождающееся перифокальным отеком | |
Метастазы в мозг Внутричерепные метастазы являются осложнением рака с грозными последствиями. Томография мозга широко может быть использована для отбора больных с впервые выявленной злокачественной опухолью и для оценки пациентов с известными злокачественными новообразованиями, которые провоцируют развиваются неврологического дефицита. | |
Шваннома (невринома) Акустическая шваннома (невринома, нейролеммома) — объемное образование мостомозжечкового угла, растущее в слуховой канал, расширяя его и в полость черепа, поражающее, в основном, взрослых; двусторонние шванномы ассоциированы с нейрофиброматозом II типа. |
Диагностика пилоцитарной астроцитомы по КТ, МРТа) Терминология: б) Визуализация: 1. Общие характеристики пилоцитарной астроцитомы:
2. КТ при пилоцитарной астроцитоме: 3. МРТ при пилоцитарной астроцитоме:
4. УЗИ при пилоцитарной астроцитоме: 5. Ангиография при пилоцитарной астроцитоме: 6. Радионуклидная диагностика. ПЭТ: 7. Рекомендации по визуализации пилоцитарной астроцитомы:
в) Дифференциальная диагностика пилоцитарной астроцитомы: 1. Медуллобластома (PNET-МБ): 2. Эпендимома: 3. Ганглиоглиома: 4. Гемангиобластома: 5. Пиломиксоидная астроцитома: 6. Демиелинизация/воспаление:
г) Патология: 1. Общие характеристики пилоцитарной астроцитомы: 2. Стадирование и классификация пилоцитарной астроцитомы: 3. Макроскопические и хирургические особенности: 4. Микроскопия: д) Клиническая картина: 1. Проявления пилоцитарной астроцитомы: 2. Демография: 3. Течение и прогноз: 4. Лечение пилоцитарной астроцитомы: е) Диагностическая памятка: ж) Список литературы:
— Также рекомендуем «Пиломиксоидная астроцитома на МРТ» Редактор: Искандер Милевски. Дата публикации: 28.3.2019 |