Порт для химиотерапии и мрт
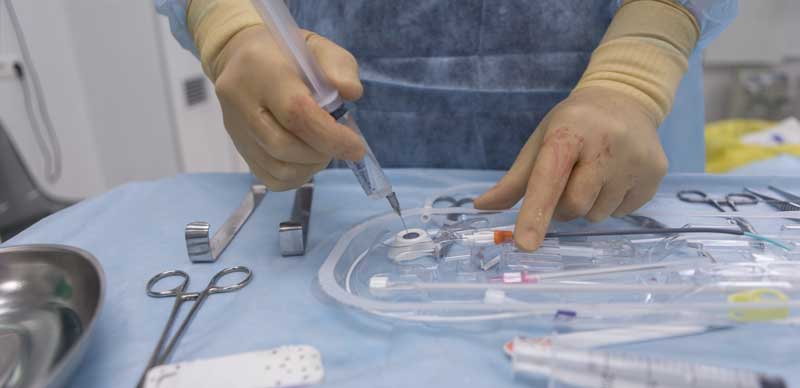
В Европейской клинике регулярно проводится постановка подкожных систем для длительной внутривенной инфузии лекарственных веществ, включая химиопрепараты, забора крови на исследования и переливания кровекомпонентов. Эти системы называются инфузионными портами или для краткости используют профессиональный жаргонизм – порты.
Зачем мне нужна порт-система?
Ежегодно множеству людей имплантируются порт-системы Селсайт (Celsite®). Некоторым на несколько месяцев, некоторым — на несколько лет; все зависит от продолжительности лечения.
Врач назначает имплантацию порт-системы чтобы избежать повторных внутривенных вмешательств, которые случаются всякий раз при назначении новых курсов химиотерапии. При повторных катетеризациях происходит значительное травмирование вен; частые инфузии в периферические вены и смена катетеров могут привести к развитию флебитов.
Применение порт-систем у больных с онкологическими заболеваниями это неотъемлемая часть «золотого стандарта» лечения.
Порты широко используются в странах Западной Европы у пациентов с впервые выявленным онкологическим заболеванием, которым планируется проведение множественных сеансов химиотерапии, особенно цитостатическими препаратами, которые вызывают повреждение периферических вен. Кроме того, инфузионные порты устанавливаются пациентам с тонкими периферическими венами на руках и ногах. В отечественной онкологической практике порты используются редко.
Согласно рекомендациям «Европейской онкологической ассоциации», наиболее рациональным является установка порт-системы на самом раннем этапе химиотерапии до появления периферических флебитов тем онкологическим пациентам, которым планируется проведение длительной химиотерапии.
В различных странах Западной Европы инфузионные порты устанавливают 95% всех пациентов, получающих длительные курсы химиотерапии.
Инфузионный порт позволяет упростить процедуры забора венозной крови на лабораторные исследования, существенно облегчить парентеральное питание, повысить эффективность переливания компонентов крови, особенно тромбоконцентрата, а также ряд других манипуляций, требующих постановки центрального внутривенного катетера.
Что такое порт для химиотерапии?
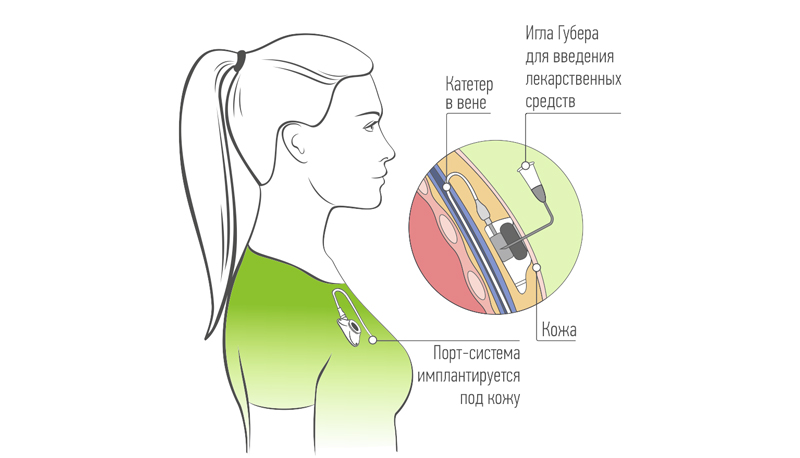
Инфузионный порт представляет собой титановый резервуар в виде толстой монеты диаметром около 4-4,5 см и толщиной около 1 см, который покрыт изнутри биоинертным полимером. На верхней его плоской части установлена мембрана из многослойного силикона, через которую вводят лекарственные препараты. Порт имеет тонкую трубочку-катетер длиной до 10-15 см, которая пропускается в яремную вену и реже в артерию. Сам инфузионный порт устанавливается, как правило, под кожей в верхней трети грудной клетки во время небольшой хирургической операции. Место и способ постановки порт-системы определяется общим состоянием пациента и планируемого вида лечения.
 Установка порт-системы в Европейской онкологической клинике
Установка порт-системы в Европейской онкологической клинике
Как проводится установка порта?
Процедура имплантации инфузионного порта проводится в условиях рентген-операционной под кратковременным наркозом. В нашей стране, к сожалению, крайне небольшое число специалистов имеет существенный опыт установки порт-систем. Наши врачи-рентгенхирурги имеют опыт установки порт-систем как под рентгеновским, так и ультразвуковым контролем.
Во время выполнения процедуры имплантации пациент не чувствует никаких болезненных ощущений и дискомфорта. Через 2-3 часа после операции и проверки работоспособности порта пациент может отправляться домой или переходить к следующему этапу лечения – химиотерапии.
После обработки кожи специальным дезинфицирующим раствором выполняют укол иглой в центральную вену, затем в иглу заводят тонкий металлический проводник, по которому вводят специальный катетер примерно 2 мм в диаметре. Выполняют небольшой разрез кожи и устанавливают порт под кожу, затем соединяют порт и установленный в вену катетер. Разрез ушивают несколькими косметическими швами.
Что входит в услугу?
- Установка инфузионной порт-системы, со стоимостью порта. Порт.
- Первичный осмотр врача-специалиста при госпитализации.
- Определение группы крови и резус-принадлежности.
- Установка катетера в периферическую вену.
- Забор крови.
- ЭКГ в 12 отведениях (кардиодом).
- Общий анализ крови (CITO).
- Общая биохимическая панель (ALB, ALP, ALT, AMY, AST, BUN, Ca, CRE, GGT, GLU, TBIL, TP, UA) (CITO).
- Пребывание в дневном стационаре — 1 час (до 3 часов).
- Консультация врача-эндоваскулярного хирурга, к.м.н., первичная.
Часто задаваемые вопросы
На какое время устанавливается порт-система?
Срок эксплуатации порт-системы зависит от длительности лечения и может составлять от 6 месяцев до нескольких лет. Если ваш лечащий врач принял решение о приостановке на время курса химиотерапии, порт – система останется работоспособной. В этом случае потребуется профилактический уход и промывание системы каждые 4-6 недель.
Как работает инфузионная порт-система?
До инъекции кожа вокруг порта асептически обрабатывается. Специальной иглой Губера прокалывают мембрану порта и проверяют функциональность и проходимость катетера. Далее игла фиксируется с помощью стерильной салфетки и наклейки. По окончании инфузии химиопрепаратов систему промывают физраствором или физраствором с гепарином. Применения гепарина после окончания процедуры называют «гепариновый замок». Гепарин применяют в случае использования некоторых лекарственных препаратов, для предотвращения образования тромбов и закупоривания порт-системы.
Если вы испытываете дискомфорт, чувство жжения, наблюдаете покраснение кожи, следует немедленно обратиться к врачу. Правильно имплантированная и обслуживаемая порт-система не вызывает неприятных ощущений и делает процедуру инфузии безболезненной.
Можно ли проходить МРТ и КТ исследования с установленной порт-системой?
Большинство современных порт-систем не являются препятствием для проведения исследования. В Европейской онкологической клинике устанавливаются более 10 типов портов, в том числе системы для инфузии с высоким давлением и для компьютерной томографии с контрастированием. Об особенностях вашей системы проконсультируйтесь с лечащим врачом.
Необходимо ли отказываться от некоторых видов одежды?
Необходимо спросить об этом своего лечащего врача. Ответ зависит от места установки порта.
Будет ли установленная у меня порт-система работоспособна, если она не используется длительное время?
Да, будет. Если порт установлен, а постоянная инфузионная терапия не проводится, или принято решение о временном прекращении химиотерапии, то инфузионный порт необходимо промывать каждые 4–6 недель во избежание его закупорки.
Какие существуют показания для установки порт-системы?
Мы рекомендуем установку порт-систем всем пациентам, которым планируется проведение многократных или длительных (до 46 часов) курсов химиотерапии. Кроме того, мы активно используем порт-системы у пациентов, находящихся на симптоматической паллиативной терапии, у которых затруднен обычный венозный доступ, и которые требуют парентерального питания из-за развившихся стенозов пищевода и кишечника.
Инфузионный порт помогает быстро и безболезненно осуществить забор крови, ввести лекарственные препараты в экстренной ситуации для спасения жизни пациента.
Порт-системы для длительного введения — это новая ступень развития техники внутривенных процедур после периферических и центральных венозных катетеров.
Основные преимущества применения инфузионной порт-системы для постоянного венозного доступа у онкологических пациентов:
- позволяет наладить быстрый венозный доступ при необходимости получения крови или экстренного введения препаратов с целью спасения жизни;
- существенно уменьшает риск развития флебитов на фоне постоянных внутривенных вмешательств во время специального лечения;
- создает возможность многократного введения препаратов раздражающего действия (химиопрепаратов), уменьшая неприятные ощущения;
- позволяет проводить регулярный безболезненный забор крови из вены для проведения лабораторных исследований;
- формирует психологический комфорт для большинства пациентов, поскольку устраняет боязнь частых и болезненных инъекций;
- порт может использоваться длительное время (в течение 12-24 мес.) без необходимости переустановки;
- инфузионный порт устанавливается незаметно под кожей, что обеспечивает хороший косметический эффект, уменьшает риск инфицирования при проведении регулярных внутривенных манипуляций;
- инфузионный порт не создает дискомфорта при обычной жизни (работа, занятие спортом, принятие душа, бассейн и др.);
Максимальный срок наблюдения пациентов с инфузионными порт-системами — 3-5 лет, при обеспечении правильного ухода за ними.
Современные порт-системы обеспечивают очень высокое качество жизни онкологических больных. Порт-система обычно размещается в мягких тканях в подключичной ямке над областью молочной железы, ближе к плечевому суставу. У большинства пациентов порт практически не заметен. У худощавых пациентов применяются специальные порт-системы для кахексичных больных. В любом случае, на коже нет никаких выступающих деталей. Каких-либо ограничений после постановки порта не возникает.
В Европейской онкологической клинике широко используются системы основных мировых производителей, которые обеспечивают простое и надежное введение лекарственных препаратов. Мы устанавливаем пациентам более 10 различных видов портов: стандартные подкожно- имплантируемые порты, порты низкого профиля, двойные порты с двухпросветным катетером, имплантируемые порт-системы для инфузии высокого давления и для контрастной компьютерной томографии, а также подкожные имплантируемые порт-системы сосудистого доступа.
В настоящий момент в силу ограниченности спроса и высокой технологичности изготовления порт-систем их стоимость достаточно высока. Кроме того, небольшое число врачей-специалистов имеют достаточный опыт постановки портов. Кроме того, порт-системы требуют правильного использования – допускается использование только специальных игл Губера при введении химиопрепаратов через порт-систему.
Запись
на консультацию
круглосуточно
Венозный порт, который вставляется под кожу для прохождения химиотерапии. Рассказываю о своем личном опыте.
Как я уже рассказывала ранее, я испытала на себе опыт доступа к венам через катетеры в разное время, а лежа в больнице — через ЦВК. Сегодня о венозном порте, который вшивается под кожу.
Процедура выполняется анестезиологом в операционной под контролем рентгена/УЗИ под местной анестезией.
Что такое венозный порт.
Венозный порт — это проводник в вене, соединенный с камерой под кожей. Доступ к вене открывается, когда силиконовую мембрану протыкают специальной иглой Губера.
Вена открывается, проводят химиотерапию, промывают порт, ставят гепариновый замок — дезинфекция порта.
Установка венозного порта.
Венозный порт можно поставить по ОМС, в Москве средняя цена установки порта без ОМС колеблется от 40 до 110 тысяч.
Я пыталась разобраться, какие бывают порты, чем они отличаются и как выбирать. Пришла к выводу, что выбор есть, но ограничен. В Москве ставят в основном порты B.Braun — немецкого производителя. Как я поняла со слов врача, это один из наиболее известных и понятных в России портов, потому что врачи сразу понимают — что с этим портом можно проходить МРТ, например, как с ним работать. Остальные торговые марки можно найти в частных клиниках, не знаю, как они их позиционируют, потому что информацию больше предоставляют специалистам, чем пользователям, поэтому информация больше распространяется по b2b каналам. В поисках срочной установки порта предлагались швейцарские и американские порты.
Мне установили порт B.Braun Celsite (Бибраун Селсайт).
Мой опыт установки венозного порта.
Порт мне устанавливали дважды. Первый раз по ОМС, второй раз срочно — за плату.
Есть ли разница?
Первый порт мне устанавливали по ОМС. Госпитализация в палате, безразличные медсестры отвезли на каталке раздетую под простыней в операционную. Я смотрела на эти потолки и не понимала, почему, я не могу дойти до операционной. На каталке чувствуешь себя совершенно беспомощным человеком, хотя в больницу пришла на своих двоих.
Дальше начался ад. В операционной было душно, лето, анестезиолог чем-то был занят, я минут 20 лежала и ждала процедуры.
Потом анестезия. С первого укола иглой в районе грудной мышцы и до последней минуты манипуляции я чувствовала боль. Больно было от каждого движения. А анестезиолог говорил, что не больно, просто ощущаю прикосновение. Слезы сами текли из глаз, я терпела, как могла. Пот от жары тоже струился. К тому же мне было очень неудобно лежать с повернутой набок головой.
Перед процедурой я сразу предупредила, что у меня низкий болевой порог. После операции врач сказал, что у меня нет болевого порога.
Потом меня отвезли в палату, где уже лежала женщина с установленным портом. Ей принесли охлаждение на рану, мне нет. После минут 15 ожиданий, я вызывала медперсонал и попросила обезболивание. После укола стало получше.
С первым портом (не знаю, чей он был, возможно, тоже BBraun) вышла проблема. Влили мне через него только 3 химии. Потом я его промывала, а потом он начал воспаляться, краснеть, образовалась рана, потом кожа начала как бы изъязвляться, что привело к выходу порта наружу.
Порт пришлось удалить. Опять там же, с такой же болью, сквозь слезы.
Когда я показывала фото специалистам, мне сказали опытные анестезиологи, что это была инфекция.
Очень часто к инфекциям, воспалениям, а потом и удалению порта приводит стома, устанавливаемая после операции на кишечнике (наиболее распространенный вариант). Но у меня ее не было, почему появилась инфекция непонятно. Но на третью линию химиотерапии мне срочно нужно было поставить новый порт.
По ОМС не успевала. Нашла относительно бюджетный (по сравнению с ценами Москвы) вариант в Первой Градской.
Вторая установка порта.
Отзывы на сайте Первой градской я прочитала, но не поверила, потому что имела свой опыт установки, потом всегда есть просто искусственные отзывы. Роль сыграло то, что они могут установить день в день и цена 40 тысяч за всю манипуляцию.
Пришла на следующий день. Улыбчивая медсестра отвела в палату, там я переоделась в зеленый операционный костюмчик и зеленые тканевые бахилы. Мы дошли до операционной. Медсестра уверяла, что больно не будет, я конечно, же не верила.
Больно было в самом начале, когда игла коснулась грудинной области и первые секунды введения анестезии. Даже формирование “ямки” для порта не вызывало дискомфорт. До сих пор думаю, что это, руки и умение врача, или современная анестезия, которая держалась до вечера, а боли после ухода “заморозки” не было.
Очень приятный врач-анестезиолог, который как-то запросто снимает тревожность, делает все быстро и аккуратно, а также медсестра, которая поддерживала по-доброму, не формально.
После установки я встала, переоделась в свою одежду и ушла домой.
Нужен порт или не нужен порт?
Порт абсолютно точно нужен,
если протокол введения химиотерапии длительный (около суток),
если закончились вены на руках
если постоянные капельницы (химиотерапия, очищение, питание)
Что не будут делать через порт:
— брать кровь
— вводить контрастное вещество
— делать внутривенные инъекции
все вышеперечисленное возможно, но, как правило, или нет игл, или специализации у медперсонала.
В Израиле порт используется только медперсоналом в онкологических отделениях.
Порт требует ухода. Если химиотерапии прекращены, его нужно промывать приблизительно раз в месяц. Как говорят некоторые медработники, это можно сделать самому после инструктажа, но научившись себе колоть внутримышечные и подкожные уколы, я бы не рискнула проткнуть себе порт.
Порт-система для проведения химиотерапии:
В процессе лечения многие онкологические больные получают лекарственные препараты в виде внутривенной инфузии. В первую очередь такая система необходима при проведении химиотерапии – большинство цитостатических препаратов невозможно принимать в виде таблеток. Однако создание каждый раз новых венозных доступов причиняет боль, риск воспаления возрастает пропорционально продолжительности лечения, а кроме того, существует определенный риск того, что цитостатические средства нечаянно попадут не в вену, а в окружающие ткани.
Поэтому пациентам под кожу часто имплантируется так называемая порт-система: маленький резервуар с катетером, который входит в вену, расположенную близко к сердцу. При помощи специальной иглы врачи могут вводить цитостатические препараты через порт без необходимости каждый раз снова искать подходящую вену. После того, как порт-система приживется, она не мешает пациенту и не ограничивает его свободу движений.
Что представляет собой порт-система? Что происходит с портом после того, как лечение завершено? Как нужно ухаживать за порт-системой и как долго она может оставаться в теле пациента?
Порт-система это небольшой резервуар из металла или полимерного материала. Она вживляется под кожу и соединяется с веной.
Для того чтобы облегчить такое длительное лечение, как химиотерапия, пациентам под кожу часто имплантируется так называемый порт: маленький резервуар из металла или полимерного материала с мембраной и катетером, который входит в вену, расположенную близко к сердцу.
Данная порт-система в основном устанавливается в области чуть ниже ключицы. Для такого небольшого вмешательства достаточно местного наркоза. В зависимости от ситуации он может дополняться легким поверхностным наркозом.
В принципе система может использоваться сразу же. Однако в большинстве случаев врачи предпочитают подождать, пока порт не заживет, что происходит в течение нескольких дней. Таким образом, можно избежать того, что цитостатические препараты или другие медикаменты помешают процессу заживления.
Какими преимуществами обладает порт-система?
Для чего предназначена порт-система?
Врачи могут вводить через порт лекарственные средства, которые пациенты в ином случае получают в виде инфузии или инъекции в вену руки или ладони.
Препараты химиотерапии раздражают кровеносные сосуды в области места укола, что часто приводит к воспалениям вен. Поэтому применение порт-системы в ходе химиотерапии имеет свои преимущества: Катетер входит в более крупную вену, расположенную близко к сердцу, и здесь лекарственные препараты быстро распределяются благодаря более сильному току крови. Таким образом, сохраняются стенки венозных сосудов.
Опасность того, что инфузия случайно попадет в ткани в виде так называемого паравазата в случае использования порта также значительно ниже, чем при доступе через вену руки: В этом случае практически невозможно «промахнуться мимо вены», что позволяет избежать воспалений и разрушения тканей.
Также сюда следует добавить следующее: Не только цитостатические препараты, но и другие медикаменты, например многие обезболивающие средства, могут вводиться через порт-систему. У пациентов с плохо доступными венами врачи часто берут кровь на анализ также через порт. Пациенты, нуждающиеся в парентеральном питании, то есть в искусственном питании посредством инфузий, также могут получать его через порт-систему.
Так как порт-система полностью располагается под кожей, то по согласованию с лечащим врачом пациенты с портом в большинстве случаев могут без проблем принимать ванну, душ или даже заниматься спортом.
Промывание: Уход за порт-системой в перерывах между курсами лечения
Соблюдение общих правил гигиены при использовании порт-системы так же важно, как и при всех других видах инъекций или инфузий. Кроме того, чтобы оставаться функциональной, порт-система нуждается в некотором уходе, в том числе, и в перерывах между курсами лечения.
Паспорт порт-системы
Во многих клиниках принято, что врач, который установил порт, выдает пациенту паспорт порт-системы. В нем пациент может найти указания, касающиеся его модели порт-системы. Пациенты, имеющие паспорт порт-системы, должны по возможности всегда иметь его при себе, а также приносить с собой на контрольные обследования. Особенно важной является данная информация при смене врача или в экстренных случаях.
Как часто необходимо промывать порт-систему?
Промывание порт-системы
Каким образом и как часто необходимо промывать порт-систему пациенты должны обсудить со своим лечащим врачом. После каждого введения лекарственных препаратов через порт, а также всегда после забора крови через него, порт необходимо промыть. Благодаря этому можно предотвратить образование сгустков крови (тромбов) в катетерной системе. Они могут закупорить не только порт, но и подходящие к нему вены. Симптомами таких тромбозов являются отеки и воспаления.
Необходимо ли промывать порт-систему и в тех случаях, если он не используется в течение обозримого времени? По этому вопросу до настоящего времени нет единых данных исследований. В вопросе о том, чем и как часто нужно промывать порт, клиники опираются на свой предыдущий опыт, а также на рекомендации производителей порт-системы.
Некоторые эксперты считают, что нет необходимости промывать систему по окончании самого лечения. Некоторые производители рекомендуют промывать порт каждые 4-6 недель. Однако многие пациенты вызываются на промывание порта только каждые три месяца, а в некоторых клиниках даже реже.
Так как рекомендации для отдельных моделей порт-систем к тому же отличаются друг от друга, пациенты должны обсудить со своими врачами необходимость и даты регулярного промывания.
Промывание гепарином или физиологическим раствором?
Что такое гепарин?
Гепарин является природным веществом, которое ингибирует свертывание крови. В качестве лекарственного средства гепарин препятствует образованию сгустков крови, например в катетере порт-системы.
Часто для промывания системы врачи применяют раствор гепарина. Гепарин естественным образом вырабатывается в организме и участвует в процессе свертывания крови. В качестве раствора для промывания гепарин предотвращает образование сгустков крови в венах и в катетере порт-системы.
Однако у некоторых пациентов гепарин может вызвать тяжелые побочные эффекты, например индуцированную гепарином тромбоцитопению (ГИТ – гепарин-индуцированная тромбоцитопения), снижение количества кровяных пластинок, которое может привести к агглютинации кровяных пластинок (тромбоцитов) и впоследствии к образованию сгустков крови или кровотечений.
По причине этих редких, но тяжелых побочных эффектов многие клиники уже отказались от промывания порта гепарином. Вместо этого врачи промывают порты своих пациентов физиологическим раствором, содержание соли в котором аналогично содержанию соли в крови.
До настоящего времени имеется немного исследований, которые бы занимались изучением преимуществ и недостатков обоих методов. Существующие на данный момент исследования не обнаруживают никаких значимых различий между промыванием гепарином или физиологическим раствором.
Продолжительность установки: Как долго порт-система может оставаться в теле пациента?
Пациенты должны обсудить со своими лечащими врачами, как скоро после завершения лечения порт-система может быть удалена.
Один порт выдерживает примерно от 1.500 до 2.000 уколов специально предусмотренной для этого иглы. Пока этот ресурс порт-системы не исчерпан, она может оставаться в теле пациента как угодно долго при условии правильного ухода – даже по окончании терапии.
Важно, чтобы порт не воспалился: При инфекциях его необходимо извлечь, так как в ином случае существует опасность заражения крови (сепсиса).
Другими причинами преждевременного удаления порта могут быть его смещение, протечка или длительная закупорка катетера или «тромбоз порт-системы».
Многие врачи рекомендуют пациентам оставлять порт-систему в теле еще на протяжении двух или трех лет после окончания терапии. В течение этого времени риск рецидива при многих онкологических заболеваниях наиболее высок. Если пациентам еще раз потребуется химиотерапия или другое медикаментозное лечение, старый порт сразу готов к использованию. Благодаря этому пациентам не потребуются новые вмешательства по удалению старого и установке нового порта.
Кроме того, имеющийся венозный доступ может быть использован, например, для проведения противоболевой терапии или же для введения так называемого парентерального питания путем инфузий раствора.
Каким образом удаляется порт-система?
Если по окончании терапии пациенты больше не нуждаются в порт-системе, то ее можно удалять после консультации с лечащим врачом по поводу всех преимуществ и недостатков. В том случае, если позднее все-таки возникнет необходимость проведения повторной химиотерапии, то возможна установка новой порт-системы. Однако, как правило, ее нельзя имплантировать в том же месте. В большинстве случаев катетер размещается в другой расположенной близко к сердцу вене достаточно большого размера.
Чтобы удалить порт-систему снова необходимо небольшое хирургическое вмешательство. Как правило, оно выполняется в амбулаторном режиме. В основном пациенты получают при этом местный наркоз. Иногда необходим общий наркоз, особенно при болезненных воспалениях или при обширном рубцевании вокруг порта.
По возможности при удалении порт-системы хирурги выполняют разрез в области уже имеющего послеоперационного рубца. Благодаря этому не появляется второй рубец. Как и при имплантации порта, после вмешательства пациенты могут страдать от раневых болей в области выполнения операции. Однако они хорошо поддаются лечению при помощи лекарственных препаратов.
