Постинфекционный иммунитет при холере

История открытия возбудителя холеры.
В 1883 г. Р. Кох во время эпидемии холеры в Индии выделил и изучил биологические свойства классического холерного вибриона, в 1906 г. супруги Готшлих открывают биовар V. eltor на карантинной станции Эльтор в Египте при обследовании трупов погибших от «дизентерии» паломников (до 1961 г. – спор о том, а является ли V. еltor возбудителем холеры, но в 1961 г. в Индонезии – вспышка холеры, вызванная данным биоваром); в 1993 г. во время вспышки холеры в юговосточной Азии обнаружили вибрион серогруппы О139 (Бенгал).
Распространение холеры.
I период (до 1817 г.) – заболеваемость холерой не выходила за пределы Индии с эпицентром в дельте рек Ганг и Брахмапутра.
II период (1817-1926 гг.) – с развитием торговли по караванным путям купцов холера проникает за пределы Индии на другие страны и континенты, вызывая 6 пандемий. В России с 1823 по 1926 годы переболело 5,6 млн. человек, из них погибли более 2 млн. (около 40%).
III период (1926-1961 гг.) – отмечается снижение заболеваемости холерой во всем мире (спородические случаи в Индии и Африке).
IV период (1961 г. – настоящее время) – 7 пандемия холеры.
Особенности 7 пандемии холеры:
v берет свое начало не из Индии, а из Индонезии (остров Сулавеси);
v распространяется в две волны: 1 – до 1991 года (Индонезия); 2 – с 1991 года (охватывает страны Южной и Северной Америки);
v высокая скорость распространения (за первые 10 лет охватила 72 страны, в 1970 г. первые случаи в СССР – Керчь, Астрахань, Одесса и распространилась по стране, в 1970 г. в Кировской области – 6 заболевших и 2 носителя, а в 1974 г. – более 200 заболевших и носителей, 6 летальных исходов, начиная с 90-х годов прошлого столетия холера «бродит» по югу России – Ростовская область, Чеченская республика и Дагестан, в раннее жаркое лето может достичь и северных регионов);
v более продолжительна;
v смена биовара V. cholerae asiaticae на V. eltor;
v высокий процент формирования вибрионосительства;
v течение болезни в виде стертых, атипичных форм.
Таксономия:
Семейство: Vibrionaceae
Род: Vibrio
Вид: V. cholerae
Биовары: V. cholerae cholerae (asiaticae, classicae)
V. cholerae eltor
V. cholerae bengalii (О139)
Всего род Vibrio включает 36 видов (V. parahaemolyticus, V. vulnificus, V. metschnigovii, V. proteus, V. albensis, V. alginoluticus, V. mimicus, V. damsela… – возбудители холероподобных заболеваний)
Морфология и тинкториальные свойства.
Слегка изогнутые грамотрицательные палочки (хорошо окрашиваются анилиновыми красителями) средних размеров (0,2-0,4×1,5-4 мкм), монотрих (жгутик в 2-3 раза длиннее тела, повышенная подвижность, снаружи покрыт оболочкой, образованной выростом наружного слоя клеточной стенки и напоминающей ундулирующую мембрану), спор и капсул не образует. В старых культурах – полиморфны (кокковидные и нитевидные формы). В мазках из нативного материала располагаются в виде «стайки рыб». При лечении антибиотиками подвижность уменьшается и может превращаться в L-формы.
Культуральные свойства.
Строгий аэроб (факультативный анаэроб, но лучше растет в аэробных условиях), хемоорганогетеротрофы, оптимальная температура роста 370С, время культивирования – 6-24 часа, хорошо растет на обычных питательных средах, но требователен к pH (галофил), оптимальная pH 8,0-9,0. В 1% щелочной пептонной воде через 6-8 часов отмечается рост в виде нежной, тонкой, голубоватой пленки (при встряхивании разрушается). На плотной среде (щелочной агар) через 10-12 часов вырастают мелкие (1,5-2 мм), маслянистые, гладкие, прозрачные, голубоватые колонии с ровным краем (S-формы). При длительном культивировании колонии увеличиваются в размерах, становятся мутными, с плотным центром, пигментированные (коричневого или желтого цвета), шероховатые (R-формы), бактерии из них не чувствительны к бактериофагам, антибиотикам и не агглютинируются О-сывороткой. На щелочно-кровяном агаре V. eltor дает зону гемолиза. На ТСBS-агаре (с тиосульфатом, цитратом, солями желчных кислот и сахарозой) образуют желтые колонии.
Биохимические свойства.
Активны, оксидазоположительны, V. cholerae eltor и V. cholerae bengalii могут давать положительную реакцию Фогеса-Проскауэра, расщепляют многие сахара (глюкозу, лактозу, мальтозу, маннит, гликоген, крахмал…) с образованием кислоты без газа. По способности ферментировать сахарозу, арабинозу и маннозу все вибрионы по классификации Хейберга разделены на 6 групп. Холерные вибрионы принадлежат к 1 группе – расщепляют сахарозу, маннозу и не расщепляют арабинозу. Также не сбраживают рамнозу, дульцит, инулин, инозит. Разжижают желатин в виде воронки, образуют индол, разлагают мочевину до аммиака, восстанавливают нитраты в нитриты, свертывают кроличью плазму, разжижают свернутую сыворотку, молоко. Н2S не образуют.
Антигенная структура.
v О-антиген – группо- и типоспецифический, термостабильный ЛПС КС. В роду Vibrio по О-антигену выделяют более 200 серогрупп. Холерный вибрион относится к О1 и О139 группам. Внутри О1 группы О-антиген неоднороден и включает три компонента – А, В и С, по сочетанию которых выделяют три серотипа: АВ – Огава (Ogava), АС – Инаба (Inaba), АВС – Гикошима (Hicoshima). Вибрионы, не агглютинирующиеся сыворотками групп О1 и О139, называются неагглютинируемыми – НАГ вибрионами, вызывают холероподобные заболевания.
v Н-антиген – термолабильный, общий, белковой природы.
v Эндотоксин – стимулирует выработку вибриоцидных антител.
v Холероген – запускает синтез антитоксических антител.
Факторы патогенности.
Токсины:
v Эндотоксин – ЛПС клеточной стенки, термостабильный, вызывает местное воспаление в тонком кишечнике, его сокращение (запускает каскад арахидоновой кислоты, что приводит к синтезу простагландинов E, F) и индуцирует синтез антител.
v Экзотоксин=энтеротоксин=холероген (основная роль в патогенезе) – термолабильный белок, состоит из двух компонентов: А и В. Компонент В – нетоксичный, обладает способностью соединяться с рецепторами эпителиальных клеток тонкого кишечника, облегчая проникновение в клетку компонента А. Компонент А составляют субъединица А1 (активный центр) и субъединица А2, связывающая А и В. Субъединица А1 активирует внутриклеточную аденилатциклазу, приводя к увеличению внутриклеточного содержания цАМФ и выходу жидкости и электролитов из клеток либеркюновых желез в просвет кишечника.
Ферменты патогенности:
v Нейраминидаза;
v Гиалуронидаза;
v Муциназа;
v Протеазы;
v Лецитиназа;
v Гемолизин V. eltor.
Структурные и химические компоненты клетки:
v Пили I типа;
v Жгутик, обусловливающий движение, а также преодоление слизистого слоя и взаимодействие с эпителиальными клетками;
v Фактор G – фактор проницаемости.
Резистентность.
Выживаемость во внешней среде зависит от pH среды, вибрионы чувствительны к действию прямых солнечных лучей, высокой температуре (при 500С погибают за 30 минут, 1000С – через несколько секунд), высушиванию. В открытых водоемах сохраняются от нескольких дней до 3 месяцев, в почве от 8 дней до 3 месяцев, в выгребных ямах – до 3-4 месяцев, в морской воде до 47 суток, в сточных водах – 1-2 суток. Сохраняются в молоке и молочных продуктах от 5 дней до 4 недель, на фруктах 1-2 дня, на сырых овощах – 2-4 дня. Устойчивы к действию низких температур (во льду могут сохраняться до 1-4 месяцев). Высокочувствительны к кислотам (KMnO4 – 15 минут), хлорсодержащим дезсредствам (10 минут), антибиотикам тетрациклинового ряда, V. eltor устойчив к полимиксину в отличие от V. cholerae asiaticae.
Роль в патологии.
Холера – острое инфекционное особо-опасное заболевание с тенденцией к эпидемическому и пандемическому распространению, протекающее по типу острого гастроэнтерита с резким нарушением водно-солевого обмена, сопровождающееся обезвоживанием и тяжелой интоксикацией.
Эпидемиология.
Антропоноз.
Источник инфекции – больной человек или вибриононоситель.
Механизм заражения: фекально-оральный (пути – водный, алиментарный, контактно-бытовой). Определенную роль в распространении холеры играют мухи.
Патогенез и клинические особенности.
Входные ворота – тонкий кишечник, основная роль принадлежит холерогену, вызывающему дегидратацию и обессоливание организма. Вибрион находится только в тонком кишечнике, размножается, не распространяясь по организму, вибрионемия отсутствует.
Инкубационный период – от нескольких часов до 2-3 дней.
Клинические периоды холеры:
1. Холерный энтерит: на фоне нормальной температуры редкий жидкий стул, боли в животе, тенезмы, через 1-2 дня присоединяется рвота.
2. Острый гастроэнтерит: частая рвота, урчание в животе, испражнения приобретают вид «рисового отвара» (мутная жидкость с плавающими остатками слизи и клетками эпителия), акты дефекации учащаются (выделяют до 30 литров в сутки), язык покрывается налетом, количество мочи уменьшается, выраженная жажда, обезвоживание.
3. Холерный алгид – t 35C, кожные покровы серые, синюшные, морщинистые, лицо Гиппократа (facies hippocratica): нос заострен, глаза запавшие, выступающие скулы, афония, гипотония. Смерть наступает от сердечно-сосудистой и почечной недостаточности в результате обезвоживания и интоксикации.
Иммунитет.
Постинфекционный иммунитет – напряженный, непродолжительный, антимикробный и антитоксический.
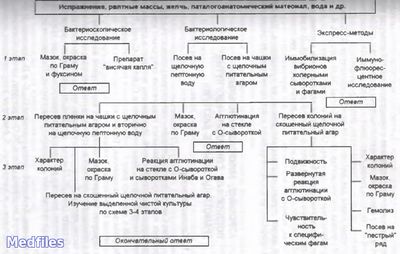
Микробиологическая диагностика.
Исследуемый материал – фекалии, рвотные массы, желчь, секционный материал, мухи, пищевые продукты, вода, ил, гидробионты, сточные воды.
1. Бактериоскопический метод.
2. Бактериологичекий метод (основной).
3. Экспресс-методы – РИФ, реакция иммобилизации вибрионов О1-сывороткой и бактериофагом, ПЦР.
4. Серологический метод – РА, РПГА, РИФ, ИФА.
Предварительный положительный ответ при диагностике холеры выдается через 5-6 часов на основании обнаружения в посевах культур, агглютинирующихся на стекле холерной О1-сывороткой (в разведении не менее 1:100) и положительном результате ускоренных методов исследования.
Окончательный положительный ответ выдается через 18-48 часов на основании выделенных культур, имеющих типичные морфологические признаки с учетом данных развернутой реакции агглютинации с холерными сыворотками О1, Огава, Инаба, пробы с холерными диагностическими фагами, принадлежности к 1 группе Хейберга.
Профилактика.
Неспецифическая: раннее выявление больных и носителей, усиление санитарно-гигиенического надзора, санитарно-просветительская работа, введение карантинных мероприятий.
Специфическая – вакцинация по эпидемиологическим показаниям одной из вакцин:
v холероген-анатоксин;
v холероген-анатоксин в сочетании с О-антигеном холерного вибриона Инаба и Огава;
v химическая вакцина из штаммов классического вибриона и V. eltor (химическая бивалентная таблетированная вакцина);
v убитая вакцина из штаммов Огава и Инаба или штаммов вибриона Эль-Тор.
Лечение.
Неспецифическое: восстановление водно-электролитного баланса, антибактериальные препараты (тетрациклин, левомицетин, ко-тримоксазал, фуразолидон и т.д.).
Специфическая – бактериофаги (в практике не применяются).
В Российской Федерации холера вместе с чумой, туляремией, желтой лихорадкой, сибирской язвой и натуральной оспой входит в перечень особо опасных инфекций. Эти заболевания относятся к карантинным инфекциям. На них распространяются международные санитарные соглашения, которые включают в себя перечень мероприятий по организации строгого государственного карантина, ограничивающего передвижения больных.
Рис. 1. Знак биологической безопасности.
В 1853 году Ф. Пачини и Э. Недзвецкий открыли возбудитель холеры – холерный вибрион, а в 1883 году Р. Кох выделил культуру возбудителя и подробно его изучил.
С 1817 года на планете Земля было зарегистрировано 7 пандемий заболевания. Наиболее распространена холера в Индии, которая является колыбелью заболевания.
Распространяет инфекцию только больной человек. С рвотными массами и испражнениями в окружающую среду попадает огромное количество возбудителей, которые в последующем с водой, предметами обихода больного и пищевыми продукты попадают в организм огромного количества людей, вызывая эпидемию.
Начало заболевания всегда острое и внезапное. Основные симптомы холеры связаны с обезвоживанием, которое приводит к потере жидкости и минералов. Гиповолемический шок и острая почечная недостаточность становится причиной смерти больного. Профилактика холеры, адекватное лечение и гигиена являются основой предупреждения развития заболевания.
Рис. 2. Роберт Кох в 1883 году выделил культуру и подробно изучил холерный вибрион.
Рис. 3. Река Ганг. Среди большого скопления людей холера распространяется молниеносно.
Характеристика возбудителя холеры
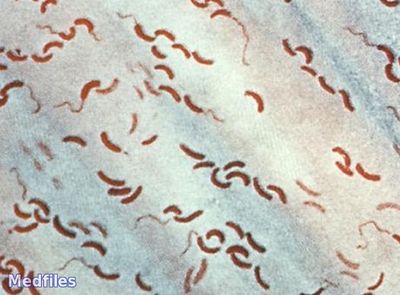
Учеными открыто около 150 серогрупп холерного вибриона. Возбудитель холеры холерный вибрион (Vibrio cholerae 01) входит в серогруппу 01. Существует 2 биотипа вибрионов серогруппы 01, отличающихся друг от друга по биохимическим характеристикам: классический (Vibrio cholerae biovar cholerae) и Эль-Тор (Vibrio cholerae biovar eltor). Возбудитель холеры — это грамм отрицательная палочкообразная бактерия, слегка изогнутая, имеющая длинный жгутик.
- В открытых водоемах холерный вибрион Эль-Тор сохраняет жизнеспособность несколько месяцев. Более 1-х суток живет в сточных водах. Хорошо развивается в мясных продуктах и молоке.
- Губительными для бактерии являются кипячение, дезинфицирующие средства, солнечные лучи и антибиотики группы фторхинолов и тетрациклина.
- Экзотоксин (холероген) вибриона представляет собой термостабильный белок, молекула которого состоит из 2-х компонентов. Токсин возбудителя способен реализовать свое действие только на клетках кишечника. Компонент Б готовит клетку кишечного эпителия для проникновения компонента А, субъединица которого (А1) обуславливает развитие дегидратации (обезвоживания) и потерю минералов больным путем активизации выхода жидкости и электролитов из клеток либеркюновых желез.
Рис. 4. На фото возбудитель холеры — холерный вибрион (электронная микроскопия).
Рис. 5. На фото возбудитель холеры — холерный вибрион. Увеличение в 13 000 раз.
к содержанию ↑
Как развивается заболевание
Возбудители холеры попадают в желудочно-кишечный тракт, где, не выдерживая его кислого содержимого, массово гибнут. Если желудочная секреция снижена и рН >5,5, вибрионы быстро проникают в тонкий кишечник и прикрепляются к клеткам слизистой оболочки, при этом не вызывая воспаления. При гибели бактерий, выделяется экзотоксин, приводящий к гиперсекреции клетками слизистой оболочки кишечника солей и воды. Действие экзотоксина холерагона усиливается при участии других токсических компонентов вибриона – ферментов, низкомолекулярных метаболитов и простаноидов.
к содержанию ↑
Эпидемиология заболевания
- Носители холерного вибриона и больные холерой являются резервуаром и источником инфекции.
- Самыми опасными для заражения являются первые дни заболевания. Опасность инфицирования окружающих исчезает к 3-й неделе заболевания. Отмечаются случаи, когда человек является носителем возбудителя в течение года. Из-за трудностей выявления больных, страдающих легкими формами заболевания, эта категория больных представляет самую большую опасность.
- Наиболее распространена в настоящее время холера, вызванная возбудителем серогруппы 01 Vibrio cholerae biovar eltor (холера Эль-Тор). Она характеризуется большим количеством носителей заболевания и больных со стертыми формами.
- Наибольшее количество случаев заболевания регистрируется в теплое время года. В местах локализации эндемических очагов заболевания часто заболевают дети до 5-и лет.
- Транспортные средства, международный туризм, реки, возросшая миграция, авиашоптуры и переселенцы являются путями миграции возбудителя.
Пути передачи холеры
Вода – основной путь передачи инфекции. Инфекция так же распространяется с грязными руками через предметы быта больного и пищевые продукты. Переносчиками инфекции могут стать мухи.
Вибрионы холеры размножаются в организмах ракообразных, моллюсков и рыб. Недостаточно термически обработанные морепродукты становятся источником заболевания. Пониженная кислотность желудка способствует развитию заболевания.
Рис. 6. Вода – основной путь передачи инфекции.
Рис. 7. Азовские креветки заразились холерой.
Рис. 8. Устрицы и другие моллюски, инфицированные холерным вибрионом, являются одной из главных причин распространения заболевания в США.
к содержанию ↑
Симптомы холеры
Симптомы холеры имеют свою специфичность и течение.
- Начало заболевания холерой всегда всегда острое и внезапное. Инкубационный период составляет от нескольких часов до 5-и суток.
- Позывы к дефекации возникают сразу после инкубационного периода и всегда безболезненны. Вначале выделения с каловыми массами, а потом водянистые. Их частота увеличивается и достигает до 10 раз в сутки. Отличительной особенностью заболевания является отсутствие зловонного запаха. В связи с постоянным выходом жидкости в просвет кишечника объем каловых масс не уменьшается, а порой и увеличивается. В 1/3 случаев испражнения напоминают «рисовый отвар». Постоянное урчание в животе.
- Боли в животе регистрируются у третей части больных.
- Прогрессирующая общая слабость.
- Больного мучает постоянная жажда и сухость во рту.
- Температура тела постепенно падает. Больной постоянно мерзнет.
- Резко падает артериальное давление, что проявляется чувством оглушенности и звоном в ушах.
- Через несколько суток появляется рвота, которая постоянно усиливается. Тошнота отсутствует.
- Далее начинают появляться судороги. Болезнь развивается при полном сохранении сознания.
- Кожа бледнеет, становится холодной на ощупь, ее тургор снижается. Развивается акроцианоз, который со временем приобретает тотальный характер. Вокруг глаз кожа темнеет, что напоминает «очки». Кожа на пальцах рук сморщивается и напоминает «руки прачки».
- Слизистые оболочки глаз теряют блеск, голос становится глухим и со временем пропадает вовсе. Черты лица заостряются и западают глаза. Втягивается живот.
- Падает артериальное давление. Тахикардия прогрессирует.
- Количество выделяемой мочи резко уменьшается.
Признаки и симптомы резкого обезвоживания организма
При потере организмом больного до 9 — 10% жидкости в расчете от общей массы тела говорят о крайней степени обезвоживания. При этом:
- Периферическое артериальное давление не определяется.
- Учащается рвота и позывы на рвоту, понос прекращается из-за развития пареза кишечника.
- Резко снижается температура тела.
- Одышка усиливается.
- Моча прекращает выделяться.
Потеря большого количества жидкости приводит к потере организмом солей, сгущению крови, нарушению микроциркуляции, кислородному голоданию тканей и развитию метаболического ацидоза. Развивается недостаточность работы почек и всех внутренних органов. Смерть больного наступает от дегидратационного шока.
Рис. 9. Крайняя степень обезвоживания.
Рис. 10. Крайняя степень обезвоживания. Живот втянут. Кожная складка на животе не расправляется.
к содержанию ↑
Осложнения холеры
- В случае присоединения вторичной инфекции развиваются пневмонии, абсцессы и флегмоны.
- В результате проведения длительных внутривенных манипуляций развиваются флебиты и тромбофлебиты.
- Нарушение реологических свойств крови становится причиной инсультов, развития тромбоза сосудов кишечника и сердечной мышцы.
к содержанию ↑
Лабораторная диагностика холеры
Результат простой микроскопии испражнений помогает установить предварительный диагноз уже в первые часы заболевания.
Методика посева биологического материала на питательные среды является классическим методом определения возбудителя холеры. Результаты получаются через 36 – 48 часов. Для его проведения используются рвотные массы и испражнения больных, загрязненное белье и секционный материал.
Ускоренные методики диагностики холеры подтверждают результаты основного метода диагностики, но не являются достоверными источниками, доказывающими наличие заболевания.
Рис. 11. Микробиологическая диагностика холеры проводится в режимных лабораториях.
Рис. 12. На фото холерный вибрион Эль-Тор при увеличении в 208 раз.
Рис. 13. На фото культура возбудителя.
к содержанию ↑
Лечение холеры
Лечение холеры направлено на:
- восполнение потерянной в результате заболевания жидкости и минералов,
- борьбу с возбудителем.
Лечение холеры на первом этапе
На первом этапе лечения заболевания восполняется потеря жидкости и солей больным. Количество вводимых растворов должна соответствовать дефициту исходной массы тела.
Лечение холеры на втором этапе
На втором этапе лечения продолжается восполнение регидрантов в объеме, теряющим больным в течение заболевания. Восполнять потерянную жидкость можно оральным и парентеральным путями. При потере жидкости от 6 до 10% показано внутривенное струйное введение растворов.
Борьба с холерным вибрионом
Возбудитель холеры чувствителен к антибактериальным препаратам группы тетрациклина, фторхинолов и макролидов. Хорошо зарекомендовали себя такие антибиотики, как доксициклин, ципрофлоксацин и эритромицин.
Адекватное лечение холеры и хороший иммунитет способны остановить прогрессирование заболевания на любом из этапов его развития.
Рис. 14. Оказание помощи больному с холерой.
Рис. 15. Одно из первых лечебных мероприятий – организация внутривенного введения растворов для восполнения потерянной в результате заболевания жидкости и минералов.
Рис. 16. Лечение холеры направлено на восполнение потери жидкости у ребенка через рот.
к содержанию ↑
Иммунитет при холере
Иммунитет у лиц после заболевания характеризуется как длительный и напряженный. У лиц, ранее перенесших заболевание, практически не выявляются случаи рецидива.
Защита организма от инфекции происходит двумя путями:
- При заболевании из крови в просвет кишечника проникают антитела (антибактериальные иммуноглобулины SIgA), которые препятствуют слипанию вибрионов холеры с клетками слизистой оболочки кишечника.
- При заболевании клетки кишечника начинают продуцировать собственные антитела, обладающие токсическим действием в отношении возбудителей холеры.
Совместное действие антибактериальных и антитоксических антител в кишечнике создает более благоприятные условия для уничтожения и выведение возбудителя.
к содержанию ↑
Прогноз заболевания
Своевременно начатое лечение холеры быстро возвращает больного в строй. Уже через месяц трудоспособность больного восстанавливается. Высокая смертность отмечается при отсутствии адекватного лечения.
к содержанию ↑
Эпидемический надзор
Мероприятия по эпидемическому надзору за заболеванием основаны на предупреждении заноса и распространения инфекции и включают в себя:
- отслеживание уровня заболеваемости и возникновения новых случаев холеры в других странах мира;
- проведение постоянного лабораторного контроля за безопасностью открытых водоемов;
- выполнение мероприятий, направленных на уничтожение возбудителя при обнаружении вирулентных штаммов.
Рис. 17. Команда медицинских работников готова к работе в очаге особо опасной инфекции.
к содержанию ↑
Профилактика холеры
Мероприятия по профилактике заболевания холерой включают в себя:
- выполнение в полном объёме мер, направленных на предупреждение заноса инфекции из-за рубежа, регламентированных специальными документами;
- меры по предупреждению распространения холеры из природных очагов;
- улучшение социально-экономических и санитарно-гигиенических условий жизни населения;
- санитарно-гигиенические мероприятия включают в себя организацию обеззараживания воды и мест общего пользования. Мытье рук и достаточная термическая обработка пищи помогут избежать заболевания.
- своевременное выявление и адекватное лечение больных и носителей инфекции;
- вакцинирование населения по эпидемиологическим показаниям.
Рис. 18. Санитарно-гигиеническая бригада в костюмах защитных.
Рис. 19. Действия эпидемиологов при отборе проб воды.
Рис. 20. Мытье рук, овощей и фруктов поможет избежать заболевания.
к содержанию ↑
Эпидемии холеры в настоящее время
По данным Всемирной организации здравоохранения в год заболевает холерой от 3 – 5 млн. человек, из них 100 тыс. человек умирает. Заболевание распространено в 40 – 50 странах мира. Чем ниже уровень жизни людей в стране, тем чаще там возникают эпидемии инфекционных заболеваний, в том числе холерой. Являясь высоко заразной, холера убивает более 1,5 млн. детей в год. По данным ВОЗ более 2,5 млрд. человек на Земле не пользуются туалетом, не имеют возможности мыть руки. Более 1 млрд. человек испражняются на открытом воздухе рядом со своим жилищем. Множество мух являются переносчиками всевозможных инфекций.
Самые распространенные вспышки холеры встречаются в Африке, Азии и Индии. На Камерун, Гану, Нигерию, Конго и Чад приходится большинство случаев со смертельным исходом. Во многих африканских странах население даже не знает, что такое больница. А ведь даже в самых развитых странах мира при возникновении холеры госпитализируется более 50% заболевших.
Рис. 21. Отсутствие питьевой воды – один из факторов развития кишечных эпидемий.
Рис. 22. Полное отсутствие санитарных норм – один из факторов развития эпидемий.
Рис. 23. На фото холера у ребенка. Отсутствие чистой воды – важнейшая причина смертности детей.
Рис. 24. Отсутствие чистой воды – важнейшая причина смертности детей от холеры.
Рис. 25. Вода из реки Конго обеспечивает население водой для питья и приготовления пищи. В ней стирают. В нее спускается канализация.
Рис. 26. Трущобы Фритаун в Кроо Вау. Мать моет своего ребенка.
Рис. 27. Отсутствие санитарных норм, бедность и нищета – причины заболевания.
Рис. 28. Отсутствие питьевой воды – один из факторов развития кишечных эпидемий.
Рис. 29. Эпидемия заболевания в Эфиопии.
Рис. 30. 8 тыс. человек умерло от эпидемии холеры на Гаити в 2010 году.
Рис. 31. Эпидемия в Нигерии. Полное отсутствие санитарных норм.
Рис. 32. Эпидемия заболевания в Гоме (Африка). На фото жертва холеры – маленький ребенок.
Рис. 33. 2015 год. Эпидемия холеры в Зимбабве может превысить 60000 случаев.
Рис. 34. 2015 год. Наводнение в Пакистане. 1,5 тыс. человек уже погибло. Смерть наступает от голода и отсутствия питьевой воды.
Рис. 35. Эпидемия в Южном Судане. Женщина принимает вакцину против холеры.
Рис. 36. Пероральная вакцина против холеры помогает спасти человеческие жизни.
Холера уносила миллионы жизней в прошлом. Сегодня заболевание распространено в 50 странах мира. Отсутствие питьевой воды, санитарных норм, бедность и нищета – причины заболевания. Распространяет инфекцию больной человек. Возбудитель холеры (холерный вибрион) быстро размножается в открытых водоемах, куда стекает канализация. Симптомы холеры связаны с поражением желудочно-кишечного тракта. Понос и рвота приводят к быстрому обезвоживанию организма. Профилактика холеры состоит из целого ряда медико-санитарных и ветеринарных мероприятий. Улучшение социально-экономических и санитарно-гигиенических условий жизни населения препятствуют распространению заболевания.
Рис. 37. На фото холерный вибрион.
Статьи раздела «Особо опасные инфекции»
Самое популярное
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
