Желудочки мозга на мрт норма
Желудочки мозга предназначены для регуляции давления спинномозговой жидкости (ликвора) внутри головного мозга. Цистерны имеют определенное пространство, которое способно увеличиваться в размерах.
Самые крупные – боковые желудочки. Через межжелудочковые отверстия полости соединяются с третьим желудочком. Посредством анатомических связей обеспечивается перетекание ликвора при смене внутримозгового давления.
Четвертый желудочек находится между продолговатым мозгом и мозжечком. Данное анатомическое образование имеет ромбовидную форму.
У здорового человека обеспечивается постоянная взаимосвязь между описанными структурами. Блокада одной из желудочков приводит к увеличению количества ликвора с последующим повышением давления. МРТ обнаруживает асимметрию желудочков в ранней стадии до возникновения клинических симптомов. Без признаков сложно определить показания к направлению на магнитно-резонансную терапию.
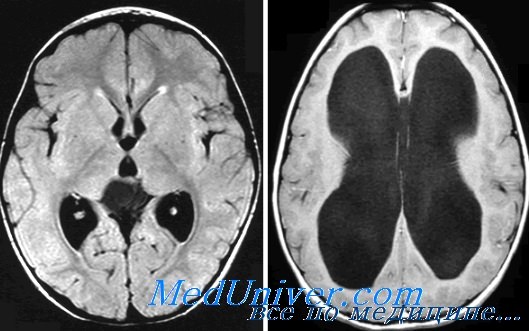
МРТ асимметрии боковых желудочков
Причины возникновения расширения мозговых желудочков
На протяжении жизни происходит постепенное увеличение пространств, содержащих ликвор. Некоторые патологические состояния приводят к компрессии желудочковых структур:
- Гидроцефалия – накопление жидкости внутри головного мозга с развитием водянки;
- Родовая травма;
- Длительные воспаления мозговых оболочек с образованием спаек;
- Геморрагические кровоизлияния;
- Инсульты, кровоизлияния.
Существует кардинальное отличие между понятиями асимметрии и желудочковой дилатации. Вторая нозология – это самостоятельное заболевание. Формируется под влиянием внутриутробных инфекций, приобретенной патологии. Асимметрию обуславливают дополнительные церебральные образования (опухоли, ограниченное скопление крови). Сразу после рождения состояния обнаруживаются с помощью УЗИ через открытые роднички. После зарастания черепных швов мягкотканые компоненты показывает МРТ.
Клиническая картина ассиметричного расположения церебральных структур зависит от расположения, степени компрессии. Небольшие диспропорции скопления ликвора компенсируются обратным всасыванием ликвора.
Причиной дилатации может быть гиперпродукция спинномозговой жидкости. В большинстве случаев этиологическим фактором нозологии является нарушения поступления кислорода (гипоксия). Состояние провоцирует усиленное образование ликвора с целью улучшения поступления питательных веществ, витаминов к мозговым образованиям.
Патогенез желудочковой асимметрии
Основные морфологические варианты:
- Атрофический;
- Гипертензионный.
Последний вариант характеризуется увеличением внутричерепного давления. Состояние обуславливает компрессию желудочков. Формируется у людей с гипертонической болезнью, вторичными эссенциальными гипертензиями.
Атрофические формы провоцирует гидроцефалия, кровоизлияния, инфекции. Нозология у детей обуславливает большое число церебральных параличей.
Симптомы дилатации боковых желудочков
У взрослого человека клинические симптомы прослеживаются редко. Симптомы дилатации у детей:
- Головокружение;
- Тошнота и рвота;
- Апатия;
- Чувство постоянной тревоги;
- Нарушение координации ходьбы.
Клиническая картина является неспецифичной, поэтому проявления индивидуальны. В более редких случаях возникает патология чувствительности, мышечные парезы, когнитивные расстройства, нарушения запрокидывания головы.
Проявления у новорожденных
Клиническая картина у новорожденных определяется степенью выраженности патологии. Сразу после рождения отмечается ряд внешних признаков:
- Частые срыгивания;
- Склонность к заднему запрокидыванию головы;
- Низкий мышечный тонус;
- Тремор;
- Паралич;
- Нервная возбудимость;
- Снижение периферической чувствительности;
- Постоянный плач;
- Отказ от еды.
Выявление любого симптома требует назначения УЗИ головного мозга. Через незакрытые роднички хорошо проникают ультразвуковые лучи.
Гидроцефалия у малыша определяется по внешнему виду черепа. Увеличение размеров головы обусловлено избыточным скоплением спинномозговой жидкости. Ликвор обуславливает дилатацию (расширение) желудочков (боковых, третьего, четвертого).
Большая частота формирования патологии наблюдается при кистах, внутричерепных кровоизлияниях, гематомах, новообразованиях.
Воспалительные процессы церебральной паренхимы провоцируют бактериальные и вирусные инфекции, которыми новорожденные заболевают внутриутробно (сифилис, хламидии, микоплазмы, цитомегаловирус, герпес).
Какая МРТ норма боковых желудочков у взрослого человека
Размеры зависят от причины, вызвавшей патологии. Асимметричное расположение церебральных структур наблюдается при новообразованиях, внутричерепной гипертензии, гидроцефалии. Некоторое отличие измеряемых величин зависит от вида обследования – нативная или контрастная магнитно-резонансная томография.
Томографические показатели мозговых желудочков
МРТ головы показывает боковые желудочки в виде анэхогенных зон (плотность ниже окружающих структур). Трехмерное моделирование позволяет отличить анатомические структуры очага:
- Треугольник (атриум);
- Тело;
- Нижний височный рог;
- Затылочная (задняя) часть;
- Лобная (передняя) зона
Размеры желудочковых пространств увеличиваются с возрастом. В гестационном периоде величина – несколько десятых долей миллиметра. У зрелого ребенка желудочковые пространства щелевидны. МРТ определяет ширину пространства в области отверстия Монро, где норма – 2 мм.
Расширение у взрослых начинается сзади, поэтому при любом исследовании требуется четкая визуализация затылочных структур.
Патологическую дилатацию диагностируют при увеличении диаметра передних рогов, определяемых на коронарных срезах, свыше пяти миллиметров.
С помощью магнитно-резонансного сканирования можно точно определить, когда боковые желудочки расширены, а когда возникает диспозиция.
Последствия асимметрии боковых желудочков и полушарий
Легкая степень патологии у детей приводит к незначительным клиническим симптомам. Ребенок медленно развивается, но постепенно состояние проходит. Отставание от сверстников наблюдается в течение первого года жизни.
Высокое внутричерепное давление, гидроцефалия – опасные состояния. Избыточное скопление ликвора, кровоизлияния обуславливают повреждение церебральной паренхимы, провоцируют детский церебральный паралич.
Расширение желудочковых пространств обеспечивает изменения мозговых свойств. Нозология обуславливает нервные расстройства, падение внутричерепного давления. Нарушение ликвородинамики вначале наблюдается на уровне головного мозга, затем – со стороны спинного мозга.
Симптомы синдрома внутричерепной гипертензии
- Быстрое снижение зрения;
- Сильные головные боли;
- Ухудшение состояния здоровья к вечеру;
- Тошнота;
- Частая рвота (срыгивания у малых детей).
- Застойные изменения глазного дна.
Тяжелые формы нозологии приводят к летальному исходу. Опасные последствия можно предотвратить, если выявить болезнь вначале развития.
Измерение индексов желудочков.
Индекс желудочков: Б/В х 100 – где Б – расстояние от наиболее удаленного от костей свода черепа края тела бокового желудочка; В – максимальное расстояние меду внутренним пластинками костей черепа.
НОРМА Возрастная группа до 50 лет – 18,4-22,1;
>50 лет – 22,6-26,0.
Индекс передних рогов: А/В х 100 – где А – расстояние между латеральными участками передних рогов боковых желудочков; В – максимальное расстояние меду внутренним пластинками костей черепа.
НОРМА Возрастная группа до 60 лет – 24,0-26,3;
61-80 лет – 28,2-29,4.
Индекс IV-го желудочка: ДВ х 100 – где Д – максимальная ширина 4-го желудочка; В – наибольший диаметр ЗЧЯ.
НОРМА для всех возрастов – 11,3-13,0.
Ширина III-го желудочка: <0,5 см у детей; < 0,7 см у взрослых до 60 лет; <0,9 см у взрослых после 60 лет.
Косой фронтальный размер передних рогов боковых желудочков в норме < 1,8 см.
Возрастные изменения ширины желудочков по данным КТ /Верещагин/
| Возраст, годы | Передние рога, мм | Центральные отделы,мм | III-ий желудочек,мм |
| 20-30 | 4.3-4.4 | 6.0 | 2.5-2.7 |
| 31-40 | 4.9 | 7.6 | 2.9 |
| 41-60 | 5.5 | 7.9-8.0 | 3.5 |
| 61-70 | 5.8 | 9.4 | 3.9 |
| Старше 70 | 6.3 | 11.1 | 4.3 |
На серии МР томограмм взвешенных по Т1 и Т2 в трёх проекциях визуализированы суб- и супратенториальные структуры.
Срединные структуры не смещены.
Изменений очагового и диффузного характера в веществе мозга не выявлено.
Боковые желудочки мозга симметричны (D=S), не расширены, размеры в пределах возрастной нормометрии, обычной конфигурации, без перивентрикулярной инфильтрации. III-й желудочек не расширен. IV-й желудочек не расширен, не деформирован. Внутренние слуховые проходы не расширены, симметричны.
Глазные яблоки симметричны, данных за наличие явных патологических структурных изменений не выявлено. Зрительные нервы симметричны, не расширены. Ретробульбарная клетчатка без структурных изменений, в ее проекции дополнительных образований не выявлено. Мышцы с обеих сторон в размерах не увеличены, симметричны. Каналы зрительных нервов не расширены.
Хиазмальная область без особенностей, гипофиз в размерах не увеличен, верхний контур гипофиза ровный, ткань гипофиза имеет обычный сигнал. Хиазмальная цистерна не изменена. Воронка гипофиза не смещена. Базальные цистерны не расширены, не деформированы.
Субарахноидальные конвекситальные пространства и борозды не расширены.
Миндалины мозжечка расположены на уровне большого затылочного отверстия.
ЗАКЛЮЧЕНИЕ: МРТ данных за наличие патологических органических изменений головного мозга не выявлено. /Вариант: МРТ данных за наличие изменений очагового и диффузного характера в веществе мозга не выявлено/.
На что следует обратить внимание:
1. Кора больших полушарий: ширина; распределение /отсутствие этопии серого вещества/; характеристика МР-сигнала повышение /демиелинизация отек, кровоизлияние/или понижение /обызвествление, кровизлияние/; отсутствие патологических жидкостных образований по конвекситальной поверхности и между извилинами.
2. Белое вещество мозга: однородность, характер МР-сигнала /оценивается миелинизация в соответствии с возрастом, однородная интенсивность сигнала, особенно перивентрикулярных зон/; нормальное соотношение с корой по ширине.
3. Желудочки мозга: форма; размеры соответствующие возрасту /отсутствие одностороннего или ограниченного расширения/; симметрия; отсутствие признаков повышения внутричерепного давления /сглаженность борозд, сужение или расширение желудочков/.
4. Базальные ядра, внутренняя и наружная капсулы, таламус: анатомия, размеры, контуры, интенсивность МР-сигнала.
5. Мозолистое тело: анатомия; форма; размеры; отсутствие ограниченных участков сужение и расширения; отсутствие очагов демиелинизации; отсутствие дополнительных образований.
6. Ствол мозга: форма, интенсивность МР-сигнала, однородность, отсутствие аномалий, черепные нервы /наличие, расположение, толщина, симметрия/.
7. Мозжечок: анатомия /симметрия полушарий/, кора /ширина, выраженность борозд/, белое вещество /однородность МР-сигнала/.
8. Интракраниальные сосуды: анатомия; ширина; отсутствие патологических расширений; отсутствие сосудистых мальформаций.
9. Конвекситальные борозды большого мозга и мозжечка: форма; количество борозд, ширина борозд, отсутствие углублений и деформаций борозд; отсутствие органических сужений и расширений; отсутствие деформаций подпаутинных цистерн /у взрослых ширина субарахноидальных межгиральных пространств до 0,5 см/.
10. Продольная щель головного мозга: расположение по средней линии; отсутствие смещений; серп большого мозга /ширина, оценка интенсивности МР-сигнала, поток в синусах/.
Диагностика гидроцефалии. Вентрикулокраниальный индекс (ВКИ)
Ведущим методом диагностики хронической дизрезорбтивной гидроцефалии является КТ головного мозга. Патогномоничными признаками хронической дизрезорбтивной гидроцефалии по данным КТ являются:
1. Симметричное расширение желудочковой системы головного мозга с преимущественным баллонообразным расширением передних рогов боковых желудочков, исчезновение «талии» у передних рогов. Степень расширения желудочковой системы определяют путем расчета вентрикулокраниальных индексов (ВКИ) по общепринятой методике.
Вентркуолокраниальный индекс (ВКИ) 1 рассчитывают как отношение расстояния между самыми латеральными участками передних рогов к максимальному расстоянию между внутренними пластинками костей черепа. Верхняя граница для ВКИ 1 улиц моложе 60 лет составляет 26,4%; старше 60 лет — 29,4%.
Вентркуолокраниальный индекс (ВКИ) 2 вычисляют как отношение ширины боковых желудочков на уровне головок хвостатых ядер к максимальному расстоянию между внутренними пластинками костей черепа. ВКИ2 для пациентов моложе 36 лет равен 16%; от 36 до 45 лет — 17%; от 46 до 55 лет — 18%; от 56 до 65 лет — 19%; от 66 до 75 лет — 20%; старше 76 лет — 21%.
Вентркуолокраниальный индекс (ВКИ) З определяется как отношение максимальной ширины III желудочка к наибольшему расстоянию между внутренними пластинками костей черепа. Предел нормы для ВКИЗ у людей моложе 30 лет составляет 2,7%; от 31 до 40 лет — 2,9%; от 41 до 60 лет — 3,3%; от 61 до 70 лет — 3,9%; старше 70 лет — 4,3%. ВКИ4 получают путем расчета отношения ширины IV желудочка к максимальному диаметру задней черепной ямки, а ВКИ тел — как отношение расстояния наиболее удаленных точек тел боковых желудочков к максимальному расстоянию между внутренними пластинками костей черепа. ВКИ4 является наиболее постоянным для всех возрастных групп, его верхняя граница нормы составляет 13%.

2. Появление перивентрикулярного снижения плотности мозгового вещества — перивентрикулярного лейкоареоза (ПЛ). В распространенности ПЛ выделяют 3 стадии. На первой стадии, соответствующей появлению первых симптомов заболевания, очаги ПЛ локализуются только вокруг верхушек передних рогов боковых желудочков наподобие «кисточек на ушах рыси». Во вторую стадию очаги ПЛ располагаются вокруг передних, задних и нижних рогов боковых желудочков.
И наконец, на более поздней, третьей стадии, которая соответствует далеко зашедшим случаям дизрезорбтивной гидроцефалии, обширные очаги ПЛ прилегают ко всем участкам желудочковой системы (передние рога, тела, задние и нижние рога боковых желудочков, перивентрикулярная область III и IV желудочков).
3. Сужение и отсутствие визуализации субарахноидальных щелей головного мозга.
Дополнительными методами диагностики хронической дизрезорбтивной гидроцефалии являются:
1. МРТ головного мозга. Помимо расширенных желудочков с пери-вентрикулярным лейкоареозом, при МРТ определяются еще два признака, патогномоничных для хронической ГЦФ: сужение парагиппокампальных щелей без признаков атрофии гиппокампа и истончение валика мозолистого тела.
2. Фазоконтрастная МРТ головного мозга. Проведение фазоконтрастной МРТ позволяет выявить так называемый неэффективный ток ЦСЖ по водопроводу мозга, состоящий в снижении MP-сигнала в области сильвиева водопровода, который коррелирует с пульсацией волн ЦСЖ. Доказана корреляция между снижением «знака неэффективного тока ЦСЖ по водопроводу мозга» и послеоперационным исходом. Улучшения после имплантации шунта у таких больных достигают в 88% случаев.
3. Оценка результатов tap-теста. Для прогнозирования исхода заболевания после ликворошунтирующей операции широко применяют tap-тест (tap — от англ. «водопроводный кран, бочонок»), при котором после одной или нескольких поясничных пункций с выведением не менее 40 мл ЦСЖ оценивают степень регресса клинических проявлений водянки. Положительный результат теста позволяет с большой долей вероятности прогнозировать выздоровление больного после имплантации шунта. Однако отрицательный тест не исключает улучшения после операции.
Модификацией процедуры является установка наружного поясничного дренажа с пассивным выведением ЦСЖ в течение 10 дней в закрытую систему при отрицательном результате стандартного tap-теста. Считается, что при данном варианте теста его чувствительность и специфичность достигают 95-100%. Однако применение наружного поясничного дренирования ограничивается риском инфицирования и развития вторичного менингита. Следует отметить, что давление ЦСЖ при развитии дизрезорбтивной гидроцефалии не выходит за пределы нормы (выше 200 мм вод. ст.), а у ряда больных может оставаться пониженным в течение всего периода заболевания.
— Также рекомендуем «Риски развития гидроцефалии после субарахноидального кровоизлияния. Прогнозирование»
Оглавление темы «Гидроцефалия. Защита мозга»:
- Диагностика гидроцефалии. Вентрикулокраниальный индекс (ВКИ)
- Риски развития гидроцефалии после субарахноидального кровоизлияния. Прогнозирование
- Методы лечения гидроцефалии. Шунтирующие системы
- Техника вентрикулоперитонеального шунтирования гидроцефалии. Этапы операции
- Результаты шунтирования гидроцефалии. Последствия
- Показатели функционирования головного мозга в норме. Потребление кислорода, мозговой кровоток
- Механизмы развития ишемии мозга. Патогенез
- Защита мозга. Гипотермия
- Фармакологическая защита мозга. Препараты
- Техника анестезии при аневризме мозга. Предоперационное обследование и индукция
Следующие опухоли головного мозга могут располагаться внутри желудочков: эпендимома, субэпендимома, папиллома сосудистого сплетения, центральная нейроцитома, менингиома, гигантоклеточная опухоль.
Большинство перечисленных опухолей локализуются в боковых желудочках. Оптимальным методом диагностики внутрижелудочковых опухолей является МРТ головного мозга.
Эпендимома составляет 2-9% от внутричерепных опухолей и 6% от глиом. Из эпендимальных опухолей у взрослых встречается субэпендимома. Она составляет около 8% от эпендимальных опухолей и располагается у стенки желудочка. Пики частоты собственно эпендимомы приходится на возраст 5 лет и 34 года. Опухоль происходит из эпендимоцитов.Обычно это доброкачественные формы. В 60-70% случаев опухоль локализуется инфратенториально в области IV желудочка и в 5-8% в полушариях мозжечка. Гораздо реже обнаруживается супратенториальная локализация эпендимомы: в полушариях вблизи желудочков (на коронарных МРТ срезах по виду напоминает “цветную капусту”), в области III желудочка. Доброкачественные эпендимомы имеют экспансивный тип роста. Внутренняя структура неоднородная в связи с кистами (43-83% случаев) и кальцификацией (50% случаев). Контрастное усиление наблюдается в трети случаев. Анапластическая эпендимома (градация III) метастазирует по ликворным путям.
Менингиома – самая частая из неглиальных опухолей головного мозга, относится к оболочечным опухолям. В области сосудистых сплетений желудочков они встречаются исключительно редко, может быть проявлением нейрофиброматоза 2 типа. Внутрижелудочковые менингиомы у детей встречаются в 20%, в то время как у взрослых в 10 раз реже. Менингиомы имеют типичные черты при МРТ, обычно однородные, с четким контуром, хорошо контрастируются.
К доброкачественным образованиям боковых желудочков относятся эпендимальные кисты. Они представляют собой отшнуровку выстилки желудочка. При МРТ они ликворного сигнала, ожнородные, с четким контуром и не контрастируются.
Опухоли сосудистого сплетения желудочков в целом составляют примерно 3% опухолей мозга у детей. На первом году жизни их частота достигает 20%. Обычно они локализуются в боковых желудочках (80%) и редко в IV и III желудочках, а также мосто-мозжечковом углу. У взрослых, напротив, они встречаются обычно в IV желудочке. Описаны двухсторонние опухоли.
Папилломы относятся к доброкачественным опухолям. Их частота 0,4-0,6% от всех опухолей мозга во всех возрастных группах и 1,5-6% опухолей мозга у детей. В первые 2 мес. жизни наблюдается 40% папиллом. Клинически опухоль проявляется в виде отставания в развитии, эпилепсии и проявлений масс-эффекта (гидроцефалия, выпадение полей зрения и т.д.). При МРТ внутри желудочка выявляется образование низкой интенсивности сигнала на Т2-взвешенных изображениях и изо- или гипоинтенсивное на Т1-взвешенных. Со стороны опухоли боковой желудочек резко расширен, вокруг него отмечается сигнал высокой интенситвности, что связано с трансэпендимальной резорбцией жидкости. Образование выбухает из желудочка, инфильтрируя его края, переходит на паравентрикулярное белое вещество. Отёк вокруг опухоли выражен. Внутренняя структура опухоли может быть неоднородной за счёт кальцификации (примерно треть случаев). Контрастное усиление хорошее.
Карциномы, составляющие около 20% опухолей сосудистого сплетения, диссеминирует по желудочковой системе и субарахноидальным пространствам, прорастают ткань мозга и кость. На Т2-взвешенных томограммах они ярче папиллом и выражено неоднородны. При МРТ выявляется гипоинтенсивное или изоинтенсивное образование внутри желудочка на Т1-взвешенных томограммах. На Т2-взвешенных томограммах опухоль низкой интенсивности сигнала. Со стороны опухоли определяется выраженная гидроцефалия и высокий сигнал вокруг самих желудочков в связи с трансэпендимальной резорбцией жидкости. Образование выбухает из желудочка, инфильтрируя его края с переходом на перивентрикулярное белое вещество. Отек вокруг опухоли выраженный. Внутренняя структура часто неоднородная за счет кальцификации (примерно четверть случаев). Контрастное усиление хорошее. Карциномы ярче на Т2-взвешенных томограммах и выраженно неоднородны.
Центральная нейроцитома составляет 0,25-0,5% от опухолей мозга и относится к нейрогально-глиальным опухолям. Имеет градацию II. Прогноз благоприятный.
В 3 желудочке типично располагается и гигантоклеточная опухоль. Гигантоклеточная астроцитома служит одним из характерных проявлений туберозного склероза, заболевания из группы факоматозов. Кроме того, это типичное место коллоидной кисты 3 желудочка, относящейся к аномалиям развития, и требующей дифференциальной диагностики с внутрижелудочковыми опухолями. В отличие от коллоидной кисты она неоднородной структуры при МРТ и КТ за счет кальцинатов.
В 4 желудочке у взрослых изредка встречаются папилломы сосудистого сплетения. Там же могут быть расположены эпидермоидные и дермоидные кисты. Метастазы и гемангиобластомы локализуются изначально в стволе мозга или полушариях мозжечка, но могут распространяться на 4 желудочек. Опухоли 4 желудочка оптимально обследуются методом МРТ, так как он, в отличие от КТ, не дает артефактов. Все опухоли хорошо контрастируются.У детей опухоли 4 желудочка встречаются гораздо чаще, чем у взрослых. Это астроцитомы (чаще пилоцитарная), медуллобластомы и эпендимомы. Детские стволовые опухоли также могут расти в сторону 4 желудочка.
Медуллобластома относится к примитивным нейроэктодермальным опухолям. Она составляет 15-20% от всех опухолей мозга у детей и свыше трети опухолей задней черепной ямки в этой возрастной группе. Примерно в 75% случаев медуллобластома обнаруживается у детей первых 10 лет жизни. Соотношение полов М:Ж как 2-4:1. Опухоль злокачественная, быстро растет по средней линии вдоль червя мозжечка обтурируя IV желудочек и вызывая окклюзионную гидроцефалию. Спускаясь вниз, опухоль может проходить через большое затылочное отверстие в большую цистерну. Медуллобластома метастазирует по ликворным путям и в 5% случаев гематогенно в лимфоузлы, кости и печень. Клинические проявления состоят из тошноты, рвоты, диплопии, атаксии. При МРТ обычно выявляется однородное образование по средней линии в нижних отделах мозжечка, гипоинтенсивное на Т1-взвешенных томограммах. На Т2-взвешенных МРТ она, как правило, гиперинтенсивна, хотя встречаются исключения. Внутренняя структура опухоли обычно однородная, Кальцификаты, зоны некроза и кисты наблюдаются в 10-15% случаев. Контрастирование хорошее, однородное. Гидроцефалия имеется почти у всех больных. Часто встречаются лептоменингеальные метастазы.
Астроцитома мозжечка обычно доброкачественная (градация I) пилоцитарного подтипа. Пик частоты приходится на возраст 5-9 лет. Диффузный фибриллярный подтип встречается заметно реже, обычно у подростков. Он отличается инфильтративным ростом и неблагоприятным прогнозом. Первичным источником астроцитомы является червь мозжечка. Опухоль располагается по средней линии, но может и прорастать в полушарие мозжечка. Лишь 10% опухолей чисто солидные, остальные имеют кистозный некротический центр или почти целиком состоят из кисты с опухолевой тканью внутри ее стенки. Клинические проявления состоят в слабости, атаксии и треморе.
При МРТ опухоль гипоинтенсивна на Т1-взвешенных МРТ и гиперинтенсивна на Т2-взвешенных МРТ. Отличить кистозный компонент от солидного бывает очень затруднительно, так как киста содержит много белка. Помогает контрастирование, при котором солидная часть усиливается. Узел может быть округлым или плоским. Стенки кисты не контрастируются. В отличие от кисты стенки некротической полости контрастируются. Часто наблюдается окклюзионная гидроцефалия.
Эпендимома составляет 9-16% от опухолей ЦНС у детей, причем 60-70% из них локализуется инфратенториально. У детей эпендимома чаще возникает до 5 лет. Редко встречается эмбриональный вариант – эпендимобластома, очень злокачественная опухоль. Степень дифференцировки эпендимом может быть различной, чаще наблюдается доброкачественный подтип. Располагаясь изначально внутри IV желудочка, она имеет тенденцию к вростанию в ствол, переходу на спинной мозг или, реже, к прорастанию через отверстия Люшка в мостомозжечковый угол. Клинические проявления состоят из тошноты, рвоты, атаксии, диплопии, и выпадения функции черепных нервов.
При МРТ эпендимома почти неотличима от медуллобластомы или астроцитомы. Обычно она негомогенна за счет микрокровоизлияний, кальцификации, мелких кист и сосудов. КТ помогает подтвердить наличие кальцинатов (свыше 40% случаев), которые заметно реже встречаются при медуллобластоме. Кистозный компонент встречается в 20% случаев. В ряде случаев помогает симптом “растаявшего воска”: опухоль как бы стекает вдоль краев IV желудочка, охватывая ствол и не вызывая заметного масс-эффекта. В 90% случаев опухоль хорошо контрастируется.
При МРТ в СПб дифференциальную диагностику опухолей задней черепной ямки у детей мы проводим с сосудистой мальформацией, абсцессом, эпидермоидом и дермоидом. Эти опухоли и другие образования лучше видны в высоких полях, несколько хуже в низкопольных открытых МРТ. Обследование детей МРТ СПб дает возможность в специализированных детских учреждениях, что предпочтительнее.
